Autora: Dra. Diana Paola Quirós Hernández (Diagnóstico Científico Integral, Buenos Aires, Argentina)
Tutor: Dr. Gustavo San Martín (Sanatorio Franchín, Buenos Aires, Argentina)
1. Introducción
La hemorragia subaracnoidea espontánea (HSA) es la extravasación de sangre al espacio subaracnoideo. Esta entidad representa del 2 al 7 % de todos los accidentes cerebrovasculares (ACV) [1]. La principal causa y más importante es la ruptura de un aneurisma de una arteria intracraneal [2], que representa el 85% de los casos de HSA [3]. A pesar de que afecta a 6 de cada 100.000 personas cada año en los países desarrollados, se ha visto una disminución en su incidencia a 27.000 casos por año [1]. Esta reducción, probablemente esta relacionada en parte con la disminución del tabaquismo y al mejor control de la hipertensión arterial en la ultima década, siendo un beneficio para la salud pública debido a la reducción en la letalidad [4]. La incidencia es mas alta en Japón, pero no en Finlandia como se pensaba anteriormente [5]. La razón del predominio femenino no tiene aun explicación mas que en teorías. La edad media de aparición ha aumentado de 52 en 1973 a 62 en 2002. No obstante, la HSA representa una mayor proporción de morbilidad y mortalidad dentro del accidente cerebrovascular debido a la incidencia de pacientes con una edad media mas joven en comparación con los ACV de origen isquémico y su alta mortalidad [1]. Siendo imperativo el determinar el origen de la ruptura en el paciente con HSA para proporcionar un tratamiento quirúrgico o endovascular oportuno y así evitar nuevas hemorragias, las cuales se relacionan con peores resultados de la enfermedad y mayor mortalidad. Esta determinación puede ser mas desafiante cuando están presentes múltiples aneurismas intracraneales, como se observa en el 10.7 % al 26.4% de los pacientes, siendo la prioridad la exclusión del aneurisma causante del sangrado [6]. Dentro de este contexto, el patrón de hemorragia de la HSA es generalmente uno de los indicadores principales de la localización del aneurisma roto. Sin embargo, cuando el patrón de sangrado no es definitivo, la determinación del sitio de ruptura generalmente se basa en las características angiográficas del aneurisma roto, como es el tamaño del aneurisma, su morfología y la ubicación en relación al patrón de hemorragia de la HSA.
Objetivo general
El propósito de este trabajo es evaluar la frecuencia con la que el patrón de hemorragia en la HSA predice la localización del aneurisma causante del sangrado.
Objetivos específicos
Describir brevemente la epidemiología, presentación clínica, diagnostico, modalidades de tratamiento y complicaciones de la enfermedad. Caracterizar retrospectivamente los hallazgos de las TC de cerebro sin contraste en pacientes con HSA a los cuales se le realizó un estudio de angiografía digital cerebral.
2. Marco teórico
Dentro del cuadro clínico de las HSA, la presentación clásica de los pacientes con HSA aneurismática refieren una cefalea de aparición repentina que se describe típicamente como el «peor dolor de cabeza de mi vida» a menudo denominado cefalea en estallido [7]. Es importante destacar que el inicio de la cefalea en la HSA no siempre se nota como instantáneo, ya sea porque el paciente no lo percibe de esa manera o porque el médico no obtiene esa información; La localización no es útil, ya que la cefalea puede ser localizada o generalizada [8]. Los síntomas asociados, además de la cefalea, incluyen una pérdida transitoria del conocimiento 9%, vómitos 61% y dolor o rigidez en el cuello 75% [1]. El meningismo, a menudo acompañado de dolor lumbar, puede desarrollarse varias horas después de la hemorragia, debido a que es causado por la descomposición de productos sanguíneos en el líquido cefalorraquídeo (LCR), lo que conduce a una meningitis aséptica [9]. Si bien muchos pacientes tienen un nivel de conciencia alterado, el coma es inusual. Las convulsiones ocurren durante las primeras 24 horas en menos del 10% de los pacientes, pero son un predictor de un mal pronóstico [10]. La HSA también puede presentarse como muerte súbita; hasta el 40% por ciento de los pacientes mueren antes de llegar al hospital [11]. Dentro de los síntomas prodrómicos, esta la cefalea severa y repentina que se denomina cefalea centinela; Esta precede a la HSA y puede ocurrir días o semanas antes de la ruptura del aneurisma. La cefalea centinela puede representar una hemorragia menor, es decir una «fuga de advertencia» o cambios físicos dentro de la pared del aneurisma (p. Ej., Disección aguda, trombosis o expansión). Una revisión sistemática de la literatura de estudios principalmente retrospectivos hasta septiembre de 2002 encontró que entre el 10% y el 43% de los pacientes con HSA aneurismática informaron antecedentes de cefalea centinela [12].
Al examen físico a menudo se evidencia hipertensión arterial y meningismo asociado. El síndrome de Terson es una hemorragia prerretiniana, el cual implica un peor pronóstico y se asocia a un mayor compromiso del estado neurológico, con grados altos en la escala de Hunt y Hess [13]. (Ver Tabla 1). Casi cualquier signo neurológico puede estar presente (Ver Tabla 2) el cual dependerá de la ubicación de la hemorragia, la presencia o ausencia de hidrocefalia, presión intracraneal elevada isquemia, infarto o hematoma [14].
Aunque la parálisis de la pupila que afecta al III par craneal se cita a menudo como un hallazgo en la HSA, es más común en aneurismas en expansión, no rotos, de la arteria comunicante posterior o de la arteria cerebelosa superior; El primero adyacente al III par craneal y el segundo a la salida del tronco del encéfalo, respectivamente [15].
| Tabla 1. Escala de Hunt & Hess para pacientes con HSA | |
| Grado | Estado neurológico |
| 1 | Asintomático o cefalea leve, con rigidez de nuca leve |
| 2 | Cefalea severa, rigidez de nuca, sin déficit excepto parálisis de algún par craneal |
| 3 | Somnoliento o confuso, con foco neurológico moderado |
| 4 | Estuporoso, hemiparesia moderada o severa |
| 5 | Coma o postura de descerebración |
WE, Hess RM. Surgical risk as related to time of intervention in the repair of intracranial aneurysms. J Neurosurg. 1968 Jan;28(1):14–20
| Tabla 2. Hallazgos al examen neurológico en pacientes con HSA | |
| Hallazgos | Causa probable |
| Paresia III par craneal | Aneurisma comunicante posterior o también aneurisma de la arteria cerebral posterior y/o de la arteria cerebelosa superior. |
| Paresia VI par craneal | Presión intracraneal elevada (signo de localización falsa) |
| Combinación de hemiparesia y afasia o neglect visuoespacial | Aneurisma de la arteria cerebral media, coágulos subaracnoideos gruesos o hematomas parenquimatosos |
| Debilidad bilateral de la pierna y abulia | Aneurisma de la arteria comunicante anterior |
| Oftalmoplejía | Aneurisma de la arteria carótida interna que incide en el seno cavernoso |
| Pérdida visual unilateral o hemianopsia bitemporal | Aneurisma de la arteria carótida interna que comprime el nervio óptico o el quiasma óptico |
| Nivel de conciencia alterado y alteración de la mirada hacia arriba | Compresión sobre el mesencéfalo dorsal debido a hidrocefalia |
| Signos del tronco encefálico | Compresión del tronco encefálico por aneurisma de la arteria basilar |
| Rigidez del cuello | Irritación meníngea por la presencia de sangre subaracnoidea |
| Hemorragias retinianas y subhialoideas | Aumento repentino de la presión intracraneal |
| Hemorragias prerretinianas (síndrome de Terson) | Hemorragia vítrea debido a elevaciones graves de la presión intracraneal |
Suarez JI. Diagnosis and Management of Subarachnoid Hemorrhage. Continuum (Minneap Minn) 2015; 21:1263. DOI: 10.1212/CON.
En la práctica se utilizan varios sistemas de clasificación para estandarizar la clasificación de la gravedad clínica de los pacientes con HSA en el momento de la presentación inicial. Sin embargo, pacientes con mal estado neurológico o post reanimación, tienen peores resultados [16]. El sistema de clasificación propuesto por Hunt y Hess (ver tabla 1) y el de la Federación Mundial de Neurocirujanos (WFNS) (ver Tabla 3) se encuentran entre los más utilizados. Este sistema incorpora la Escala de coma de Glasgow (ver tabla 4) combinada con la presencia de déficit motor.
La escala de Fisher es un índice de riesgo de vasoespasmo basado en un patrón de hemorragia definido por tomografía sin contraste (TC) (ver Tabla 5), y la escala de Fisher modificada (también conocida como escala de Classen) es un índice similar de riesgo de isquemia cerebral tardía por vasoespasmo (ver Tabla 6).
| Tabla 3. Escala de la Federación Mundial de Neurocirugía para la hemorragia subcutánea | ||
| Grado | Puntaje Escala Glasgow | Déficit motor |
| 1 | 15 | Ausente |
| 2 | 13 a 14 | Ausente |
| 3 | 13 a 14 | Presente |
| 4 | 7 a 12 | Presente o Ausente |
| 5 | 3 a 6 | Presente o Ausente |
Report of World Federation of Neurological Surgeons Committee on a Universal Subarachnoid Hemorrhage Grading Scale. J Neurosurg 1988; 68:985.
| Tabla 4. Escala de coma de Glasgow | |
| Apertura ocular | Puntaje |
| Espontánea | 4 |
| Al llamado | 3 |
| Al dolor | 2 |
| Sin apertura ocular | 1 |
| Mejor respuesta verbal | |
| Orientado | 5 |
| Confuso | 4 |
| Palabras inapropiadas | 3 |
| Sonidos incomprensibles | 2 |
| Sin respuesta verbal | 1 |
| Mejor respuesta motora | |
| Obedece ordenes | 6 |
| Localiza al dolor | 5 |
| Retira al dolor | 4 |
| Flexion al dolor | 3 |
| Extension al dolor | 2 |
| Sin respuesta motora | 1 |
El GCS se puntúa entre 3 y 15, siendo 3 el peor y 15 el mejor. Se compone de tres parámetros: mejor respuesta ocular (E), mejor respuesta verbal (V) y mejor respuesta motora (M). Los componentes de la GCS deben registrarse individualmente; puntuación de 13 o más se correlaciona con una lesión cerebral leve, una puntuación de 9 a 12 se correlaciona con una lesión moderada y una puntuación de 8 o menos representa una lesión cerebral grave.
| Tabla 5. Escala de Fisher en tomografía para la valoración del riesgo de vasoespasmo en la HSA | |
| Grado | Patrón de HSA en TC de cerebro sin contraste |
| 1 | No HSA o hemorragia intraventricular (HIV) |
| 1 | HSA difusa o capa fina en todas las capas verticales (en cisura interhemisférica, cisterna insular, cisterna ambients) de menos de 1 mm de espesor |
| 2 | Hematoma localizado y / o capas verticales de 1 mm o más de espesor |
| 3 | Hematoma intracerebral o intraventricular con sangre subaracnoidea difusa o sin sangre |
Fisher CM, Kistler JP, Davis JM. Relation of cerebral vasospasm to subarachnoid hemorrhage visualized by CT scanning. Neurosurgery.
| Tabla 6. Escala modificada de Fisher (Classen) en tomografía para la valoración de la HSA | |
| Grado | Patrón de HSA en TC de cerebro sin contraste |
| 0 | No HSA o hemorragia intraventricular (HIV) |
| 1 | Mínima HSA sin HIV |
| 2 | Mínima HSA con HIV bilateral |
| 3 | HSA gruesa (completo llenado de una o mas cisternas o cisuras) sin HIV bilateral |
| 4 | HSA gruesa (completo llenado de una o mas cisternas o cisuras) con HIV bilateral |
Claassen J, Bernardini GL, Kreiter K, et al. Effect of cisternal and ventricular blood on risk of delayed cerebral ischemia after subarachnoid hemorrhage: the Fisher scale revisited. Stroke 2001; 32:2012.
Un sistema propuesto por Ogilvy y Carter estratifica a los pacientes según la edad, el grado de Hunt y Hess, el grado de Fisher y el tamaño del aneurisma (ver Tabla 7). Además de predecir el resultado, esta escala estratifica con mayor precisión a los pacientes para un tratamiento quirúrgico. La aparición repentina o rápida de un dolor de cabeza intenso es lo suficientemente característica como para pensar en una HSA al momento de la evaluación inicial. Todos los pacientes con este síntoma deberían someterse a una evaluación inmediata, comenzando con una tomografía computarizada (TC) de cerebro, incluso aquellos que están alerta y neurológicamente intactos en el momento de la presentación inicial [8].
En pacientes neurológicamente intactos que presentan dolor de cabeza agudo no traumático, que alcanzan la intensidad máxima en una hora, una regla de decisión clínica como la escala de Ottawa para la detección de HSA, incluía cualquiera de las siguientes características, con una sensibilidad del 100% y una especificidad del 15% para el diagnóstico de HSA [8]. Incluye una edad ≥40 años, dolor o rigidez de cuello, flexión limitada del cuello en el examen físico, pérdida del conocimiento presenciada, inicio durante el esfuerzo, cefalea en estallido [17]. Los diagnósticos erróneos y el diagnóstico tardío de la HSA son comunes y pueden provocar retrasos en el tratamiento, con peores resultados [18].
El diagnóstico tardío de la HSA suele deberse a tres errores principales tales como : no apreciar el espectro de presentación clínica asociada con la HSA, no realizar TC de cerebro sin contraste al ingreso o no comprender sus limitaciones para diagnosticar la HSA, y no realizar una punción lumbar (PL) o interpretar correctamente los resultados. (ver Tabla 8) [2].
| Tabla 7. Escala de Ogilvy y Carter para predecir resultados | |
| Criterios | Puntaje |
| Edad < 50 años | 0 |
| Edad 50 años | 1 |
| Hunt y Hess 0-3 ( no coma ) | 0 |
| Hunt y Hess 4-5 ( en coma ) | 1 |
| Escala de Fisher 0-2 | 0 |
| Escala de Fisher 3-4 | 1 |
| Tamaño aneurisma < 10 | 0 |
| Tamaño aneurisma > 10 | 1 |
| Aneurisma gigante >25 mm circulación posterior | 1 |
| Puntaje Total 0-5 | |
| Tabla 8. Errores en el diagnóstico de la HSA |
| Falla En El Reconocimiento Del Espectro De Presentación De La HSA |
| No obtener el historial completo de pacientes con dolores de cabeza inusuales (para el paciente) |
| ¿El inicio es brusco? |
| ¿La calidad es diferente y la gravedad es mayor que los dolores de cabeza anteriores? |
| No darse cuenta de que el dolor de cabeza puede mejorar de forma espontánea o con analgésicos no opioides. |
| Centrarse en el traumatismo craneoencefálico secundario resultante de un síncope y una caída o una colisión con un vehículo motorizado |
| Centrarse en las anomalías del EEG |
| Centrarse en la presión arterial elevada |
| Dependencia excesiva de la presentación clásica |
| Diagnóstico erróneo de otros trastornos (p. Ej., Síndrome viral, meningitis viral, migraña, cefalea tensional, cefalea relacionada con los senos nasales, trastorno psiquiátrico) |
| No comprender las limitaciones de la tomografía computarizada de cerebro |
| La sensibilidad disminuye desde el momento de aparición del dolor de cabeza. |
| Resultados falsos negativos con hemorragias de pequeño volumen |
| Interpretación de la TC de cerebro por un médico sin experiencia |
| Artefactos de movimiento o falta de cortes finos de la fosa posterior |
| Resultados falsos negativos debido a un hematocrito inferior al 30% |
| No realizar punción lumbar o interpretar incorrectamente los hallazgos del LCR |
| No realizar la punción lumbar en pacientes con tomografías computarizadas negativas o no concluyentes |
| No distinguir una punción traumática de una hemorragia subaracnoidea verdadera |
| No reconocer que la xantocromía puede estar ausente muy temprano (menos de 12 horas) y muy tarde (más de 2 semanas) |
Suarez JI. Diagnosis and Management of Subarachnoid Hemorrhage. Continuum (Minneap Minn) 2015; 21:1263
Una de las causas más importante de diagnósticos erróneos, se debe a la idea de que los pacientes con HSA aneurismática siempre parecen «enfermos» o tienen hallazgos neurológicos o estado mental alterado cuando en realidad casi el 40% de los pacientes están despiertos, alertas y neurológicamente intactos [2]. Es posible que los médicos con el concepto erróneo, no realicen tomografías computarizadas en tales pacientes.
La frecuencia de diagnósticos erróneos de HSA puede haber disminuido, pero continúa siendo un gran problema. En una revisión sistemática de 2017 identificó tres estudios publicados entre 1996 – 2007 en poblaciones de los servicios de urgencias con una tasa combinada de diagnóstico erróneo del 7% [19]. En una revisión sistemática de 482 pacientes ingresados con HSA; el diagnóstico erróneo inicial se asoció de forma independiente con un volumen pequeño de HSA, un estado mental normal en el momento de la presentación y la localización del aneurisma en el lado derecho. La imposibilidad de obtener una TC de cerebro en la consulta inicial fue el error más común, que se produjo en el 73% de los pacientes diagnosticados erróneamente. Entre los pacientes con HSA y un estado mental normal en la primera consulta (45%), la tasa de diagnóstico erróneo aumentó al 20% y se asoció con un aumento de casi cuatro veces en la mortalidad a los 12 meses, así como con una mayor morbilidad entre los sobrevivientes.
El primer paso en el diagnóstico de HSA es la TC de cerebro sin contraste y se debe realizar una punción lumbar, si la TC de cerebro es negativa [20]. Si ambas pruebas son negativas, se descarta el diagnóstico de HSA, siempre que ambas pruebas se realicen dentro de las dos semanas posteriores al evento [21]. En los casos de más de dos semanas de evolución (en el momento en que incluso la xantocromía puede haber desaparecido), se deben realizar pruebas adicionales con angiotomografía ATC o angiorresonancia ARM [20].
La sensibilidad de todas las pruebas de diagnóstico para la HSA depende del tiempo en que se inicio la hemorragia. Esto se debe al rápido flujo fisiológico de líquido cefalorraquídeo (LCR). Normalmente, hay aproximadamente 150 ml de LCR en el espacio subaracnoideo de una persona, pero se produce entre 450 a 500 ml cada 24 horas. Esta es la razón por la que las TC de cerebro y los recuentos de glóbulos rojos (RBC) son muy sensibles al comienzo del sangrado, pero pierden sensibilidad con el paso del tiempo. Los glóbulos rojos presentes en el LCR se someten a lisis, lo que da lugar a productos de degradación como la bilirrubina y la oxihemoglobina, un proceso que lleva tiempo, lo que explica el hecho de que la xantocromía no es sensible al principio, pero se vuelve cada vez más sensible después de unas pocas horas. La TC de cerebro es el estudio inicial y de elección en el diagnóstico de la HSA [22].
La TC de cerebro debe realizarse con cortes finos a través de la base del cráneo para aumentar la sensibilidad a pequeñas cantidades de sangre[23]. Tiene una sensibilidad más alta en las primeras seis horas después del sangrado en un 92%, y luego disminuye progresivamente con el tiempo hasta aproximadamente el 58% en el día 5 [24]. Esta sensibilidad puede reducirse con hemorragias de bajo volumen, hasta un 50%[25]. Pacientes con niveles de hematocrito del 30% o menos y la mala calidad de la exploración debido al movimiento del paciente son otras causas de resultados de TC ambiguas o falsos negativos. Sin embargo, el factor más importante que afecta la sensibilidad de la TC es el tiempo transcurrido desde el inicio.
La ubicación de la sangre en la HSA generalmente se encuentra en las cisternas basales. Otras localizaciones pueden incluir las cisuras de Silvio, la cisura interhemisférica, la fosa interpeduncular y las cisternas supraselar, ambiens y cuadrigéminal [14]. La extensión intracerebral está presente en un 20% – 40% de los pacientes; la sangre intraventricular en un 15 -35% y en el espacio subdural en un 2-5%.
La distribución de la HSA en la TC de cerebro realizada dentro de las 72 horas posteriores a la hemorragia, es un mal predictor del sitio de un aneurisma, excepto en pacientes con ruptura de la arteria cerebral anterior o aneurismas de la arteria comunicante anterior y en pacientes con un hematoma intraparenquimatoso [26]. Sin embargo, la distribución de la HSA tiene implicaciones sobre si la causa de la hemorragia es aneurismática o no. La sangre restringida al espacio subaracnoideo frente al tronco encefálico sugiere una HSA perimesencefálica, no aneurismática. La HSA a nivel de la convexidad sugiere síndrome de vasoconstricción cerebral reversible (SVCR) en pacientes más jóvenes o angiopatía amiloide cerebral en pacientes mayores, mientras que la sangre adyacente al hueso en la fosa anterior o fosa media sugieren una HSA traumática.
La punción lumbar es obligatoria si existe una fuerte sospecha de HSA a pesar de una TC de cerebro normal [27]. Un enfoque alternativo para el diagnóstico de HSA aneurismática es complementar una TC cerebral negativa con una angioTC en lugar de punción lumbar. Con el paso del tiempo la AngioTC se ha vuelto más disponible, por este motivo algunos centros han optado por el uso de la angioTC en lugar de una PL después de una TC de cerebro negativa para el diagnóstico de HSA aneurismática [28][29]. Es importante tener en cuenta la presencia de aneurismas asintomáticos, no causantes del sangrado, aproximadamente en el 3% de la población general [30,31]. Dos estudios de costo-efectividad concluyeron que el abordaje estándar con TC de cerebro sin contraste seguido de la punción lumbar es equivalente o mejor que un abordaje de TC sin contraste y angioTC [32,33]. Por lo tanto, queda a disposición de cada centro el algoritmo diagnóstico a utilizar [34–37]. Hay advertencias importantes que sugieren que este enfoque debe aplicarse con cuidado y cautela [20]. La primera es que dichos estudios se realizan en centros donde las TC de cerebro generalmente son interpretadas por radiólogos expertos. La segunda es que la sensibilidad de la TC puede reducirse cuando los síntomas son atípicos, como un dolor de cuello aislado. Una tercera es que la detección de sangre en la TC no es confiable cuando hay anemia significativa (es decir, hemoglobina <10 g / dl o hematocrito <30 %) [34,38].
En cuanto a la resonancia magnética (RM) cerebral el uso de secuencias de gradiente de eco (GRE) y secuencias de recuperación de la inversión atenuada de fluido ( FLAIR) pueden ser tan sensibles como la TC para la detección aguda de HSA [39], con alta sensibilidad en pacientes de presentación subaguda de la HSA (de 4 a 14 días desde el inicio)[39]. Sin embargo, debido al costo y difícil acceso, la RM rara vez se obtiene como primer estudio para la sospecha de HSA [14]. Al igual que con una TC negativa, la punción lumbar debe seguir a una RM negativa si se sospecha que un paciente tiene HSA [27] .
El gold standard para la identificación de la fuente del sangrado es la angiografía por sustracción digital convencional (ASD) porque tiene la mejor resolución para la detección de aneurismas y puede facilitar el tratamiento endovascular como parte del mismo procedimiento. Sin embargo, muchos centros utilizan imágenes no invasivas, como la angiografía por tomografía computarizada (AngioTC) o angiografía por resonancia magnética (ARM) como estudio inicial, reservando la ASD para los casos en que las imágenes no invasivas, no identifican la causa de la HSA.
Una ventaja importante de la ATC sobre la ASD es la rapidez y la facilidad con la que se puede obtener, a menudo inmediatamente después de que se realiza el diagnóstico de HSA mediante AngioTC cerebral el paciente todavía está en la sala de tomografía. La AngioTC se utiliza cada vez más como una alternativa a la DSA en muchos pacientes con HSA, evitando así la necesidad de ASD en algunos casos previo a la intervención [40,41]. Sin embargo, la ASD tiene la resolución más alta para detectar aneurismas intracraneales y definir sus características anatómicas, y sigue siendo el gold standard para el diagnóstico de aneurismas intracraneales [27,42]. Dado que un número cada vez mayor de aneurismas se tratan endovascularmente, otra ventaja de la ASD es la capacidad de diagnosticar y luego tratar definitivamente el aneurisma en la misma sesión.
La angioTC y la AngioRM son pruebas no invasivas que son útiles para la detección y la planificación prequirúrgica, ya que pueden identificar aneurismas ≥3 mm con un alto grado de sensibilidad [43], pero no alcanzan la resolución de la ASD. La sensibilidad de la AngioTC para la detección de aneurismas rotos, es del 83 al 98% [44]. Es posible que los aneurismas pequeños ≤ 2 mm no se identifiquen de manera confiable. Aunque los aneurismas pequeños se rompen con menos frecuencia que los grandes[45], son mas frecuentes y la ruptura de los aneurismas pequeños (aproximadamente 5 mm o menos) representa casi la mitad de los casos de HSA [46]. Por lo tanto, se debe realizar una ASD, si la AngioTC no revela un aneurisma en un paciente con HSA [27].
Se debe tener en cuenta que hasta en un 22% de las angiografías con HSA aneurismática pueden ser negativas, por lo tanto se debe repetir la ASD a los 14 días posteriores. Hasta el 24% de todos los pacientes con HSA con angiografía inicial negativa tienen un aneurisma en la angiografía repetida [47]. Esto puede aumentar hasta un 49% si se excluyen los pacientes con HSA perimesencefálica y los pacientes con TC normales [47].
Después de la HSA aneurismática, el paciente tiene un riesgo sustancial de re-sangrado. La reparación del aneurisma mediante clipado quirúrgico o el tratamiento endovascular con coils, es el único tratamiento eficaz para prevenir esta aparición, la cual debe realizarse lo antes posible, preferiblemente dentro de las 24 horas [27]; algunos centros expertos informan una mediana de tiempo hasta la reparación del aneurisma de 7 horas desde el ingreso [14].
La determinación exacta de la localización de un aneurisma cerebral roto es importante para la planificación del tratamiento, siendo la ASD el Gold standard para la detección del aneurisma [48]. La TC de cerebro inicial es el gold standard para detectar la HSA y evaluar su cantidad y distribución. Esta información es potencialmente útil para centrar la atención en alguna parte en particular de la circulación cerebral durante el estudio de ASD, disminuyendo así tiempo de estudio angiográfico y disminuyendo tiempo en la planificación del tratamiento. Cuando la ASD muestra múltiples aneurismas, la evaluación del patrón de sangrado puede ayudar a identificar cuál aneurisma sangró, ya que se han reportado casos de re-sangrados en pacientes con HSA aneurismática tratados por vía endovascular por mala interpretación del aneurisma que ocasionó el sangrado [49].
Hay que tener en cuenta que hasta el 45% de los pacientes con aneurismas cerebrales tienen múltiples aneurismas [50]. Por lo tanto, el objetivo del presente estudio fue observar la relación entre el patrón de HSA en la TC de cerebro sin contraste y el aneurisma cerebral causante del sangrado.
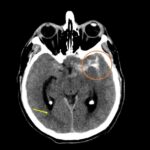
Fig. 1. TC de cerebro sin contraste: corte axial, evidenica HSA Fisher IV, Mayor espesor de HSA con hematoma asociado a nivel del valle Silviano izquierdo (circulo naranja). Volcado hemático ventricular en astas posteriores de ventrículos laterales (ver flecha).
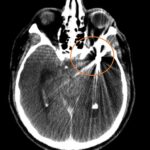
Fig. 2. TC de cerebro sin contraste post tratamiento: corte axial, evidenica artefacto metalico por material de embolización a nivel del valle Silviano izquierdo (circulo naranja).
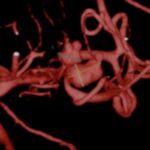
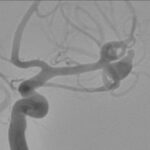
Fig. 3. Angiografia digital 3D: Aneurisma sacular pequeño bilobulado, con pseudoaneurisma asociado, responsable del sangrado.
Fig. 4. Angiografia digital 3D: Aneurisma sacular pequeño bilobulado, con pseudoaneurisma asociado, responsable del sangrado.
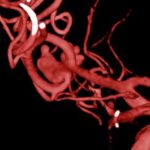
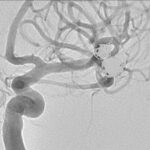
Fig. 5. Angiografia digital con substracción: Aneurisma sacular pequeño bilobulado, con pseudoaneurisma asociado, responsable del sangrado, a nivel de la bifurcación de la arteria cerebral media izquierda.
Fig. 6. Angiografia digital con substracción: Oclusión de aneurisma sacular pequeño bilobulado, a nivel de la bifurcación de la arteria cerebral media izquierda, con cast de coils estable.
3. Materiales y métodos
El presente trabajo es un estudio observacional, retrospectivo, transversal y descriptivo. Realizado entre Enero del 2015 hasta Diciembre de 2020. Se analizaron retrospectivamente todas las imágenes de TC de cerebro sin contraste de 58 pacientes con HSA secundaria a ruptura aneurismática ingresados a el sanatorio Franchin. Se incluyeron los pacientes que cumplían los siguientes criterios: TC de cerebro sin contraste que revela HSA realizada dentro los últimos 21 días desde el inicio de los síntomas, a los cuales se les realizó estudio de angiografía digital cerebral extra institucional y no se encontró causa responsable del sangrado o se encontró un aneurisma como causante del sangrado. Los criterios de exclusión fueron: las TC de cerebro de mala calidad para una evaluación fiable y los pacientes que no se realizaron angiografía digital cerebral. La TC de cerebro sin contraste se realizó en un tomógrafo múlticorte marca Toshiba Aquillion de 64 detectores. Los parámetros de escaneo fueron los siguientes: 120 kV, 380 mAs, rango a nivel de C1-C2 al vértice del craneo, FOV 220 mm y matriz 512 × 512, colimación de 64 × 0,6 mm con un PITCH de 1,2, grosor de corte de 5 mm con un incremento de corte de 5 mm y Kernel H 31s. Los estudios fueron evaluados por separado por dos radiólogos, cada uno con un total de 5 años de experiencia. Cada radiólogo desconocía los datos clínicos y resultados del informe de angiografía digital cerebral.
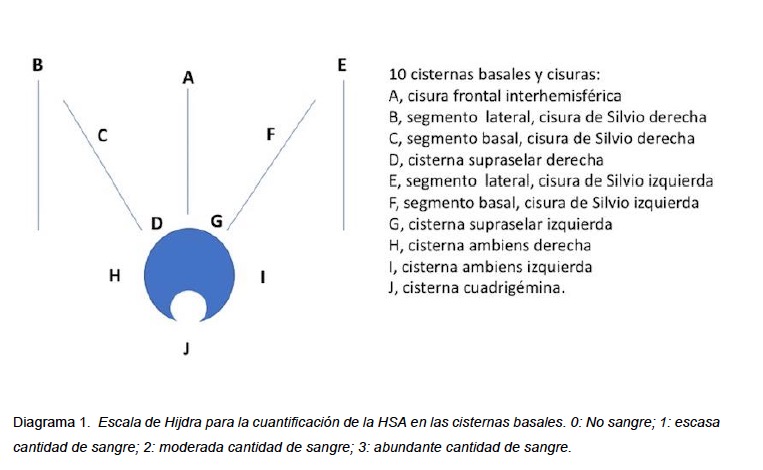
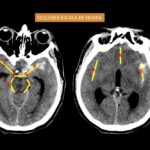
Inicialmente se dividió el patrón de la HSA en supratentorial e infratentorial y el hemisferio que ocupa la HSA. La cantidad y distribución de la hemorragia en los diversos espacios subaracnoideos, así como en los ventrículos, se analizaron en la TC de cerebro sin contraste utilizando la escala de calificación descrita por Hijdra [50]. El autor anteriormente mencionado divide el espacio subaracnoideo en 10 espacios, entre cisternas basales y las diferentes cisuras (ver Diagrama 1). La cantidad de sangre extravasada se clasificó así, 0: sin sangre; 1: escasa cantidad de sangre; 2: moderadamente cantidad de sangre; 3: abundante cantidad de sangre. La cantidad total de sangre subaracnoidea (puntuación total) fue calculada sumando las 10 puntuaciones. El rango posible fue de 1 a 30. La cantidad de sangre en los 4 ventrículos se estimaron así, 0: sin sangre; 1: sedimentación de sangre en la parte posterior del ventrículo; 2: ventrículo parcialmente lleno de sangre; 3: ventrículo completamente lleno de sangre. El total de la cantidad de sangre intraventricular (puntuación total) fue de 0-12.
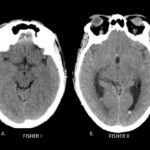
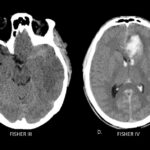
Otra clasificación del patrón hemorrágico fue hecha con la escala modificada de Fisher (ver tabla 6.), en esta escala el autor anteriormente mencionado clasifica la HSA así, 0: sin evidencia de sangrado; I: focal o difusa, delgada HSA, sin volcado hemático ventricular; II: focal o difusa, delgada HSA, con volcado hemático ventricular; III: focal o difusa, gruesa HSA, sin volcado hemático ventricular; IV: focal o difusa, gruesa HSA, con volcado hemático ventricular.
Fig. 1a. Escala de Fisher modificado en TC de cerebro sin contraste, cortes axiales. A. Fisher I y B. Fisher II.
Fig. 1b. Escala de Fisher modificado en TC de cerebro sin contraste, cortes axiales. C. Fisher III y D. Fisher IV.
La determinación final de la ubicación precisa del aneurisma roto se hizo con base al informe de angiografía digital cerebral la cual se realizó de forma extra institucional. Los objetivos que se analizaron fueron la cantidad y distribución de la hemorragia por la escala de Hijdra observando de forma objetiva la distribución del sangrado en relación a la ubicación del aneurisma roto.
Fig. 8. Esquema de escala de Hijdra, representada en una TC de cerebro sin contraste corte axial a nivel de las cisternas selar y perimesencefalica (derecha) y a nivel de la cisura de Silvio (izquierda).
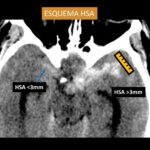
Otra forma de analizar la distribución de la HSA en relación a la ubicación del aneurisma roto, se realizó verificando si había una capa vertical de sangre subaracnoidea de más de 3 mm de espesor o un coágulo de sangre localizado en topografía de cada uno de las siguientes localizaciones, ACI: arteria carótida interna, TIP ACI: bifurcación carotidea, ACM: arteria cerebral media, ACA: Arteria cerebral anterior, ACOMA: arteria comunicante anterior, Vertebro/PICA: segmento V4 de la arteria vertebral, BA: tronco de la arteria basilar, TIP BA: bifurcación de la arteria basilar, ACP: Arteria cerebral posterior.
Fig. 9. Esquema de grosor de la HSA representada en una TC de cerebro sin contraste corte axial, espesor menor a 3 mm (derecha) y espesor mayor a 3 mm (izquierda).
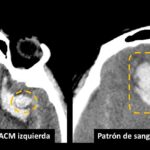
Fig 10. Hemorragia intraparenquimatosa en topografía de la arteria cerebral media izquierda (derecha) y hemorragia intraparenquimatosa en topografía de la arteria comunicante anterior (izquierda).
4. Resultados
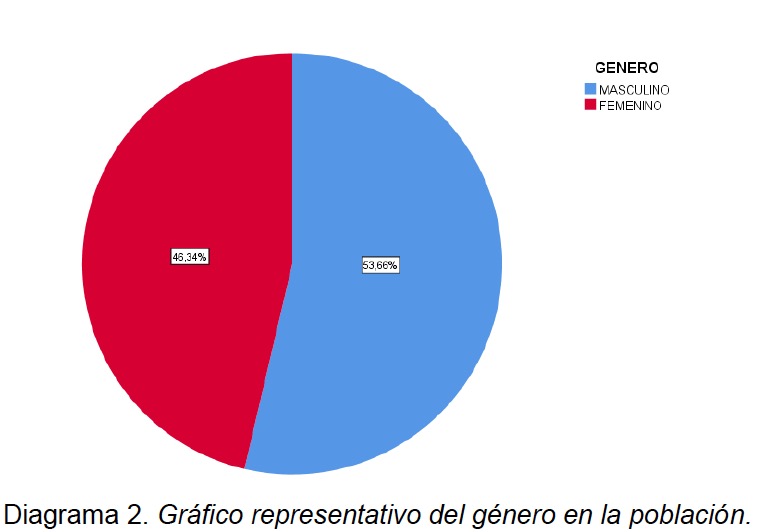
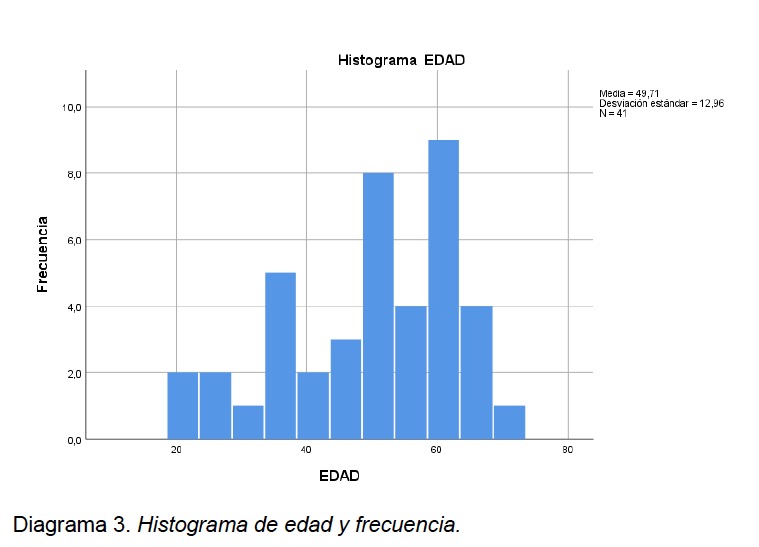
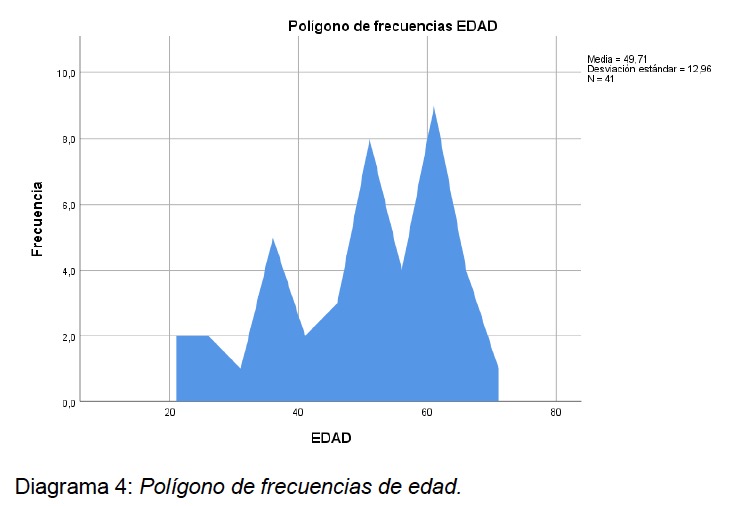
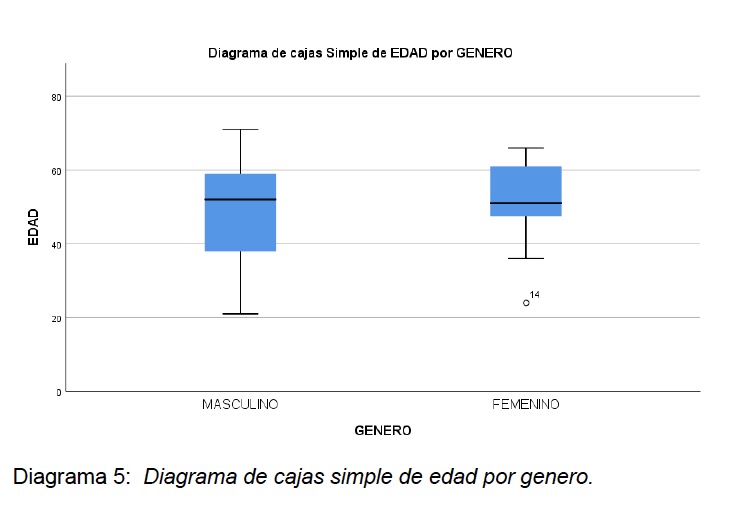
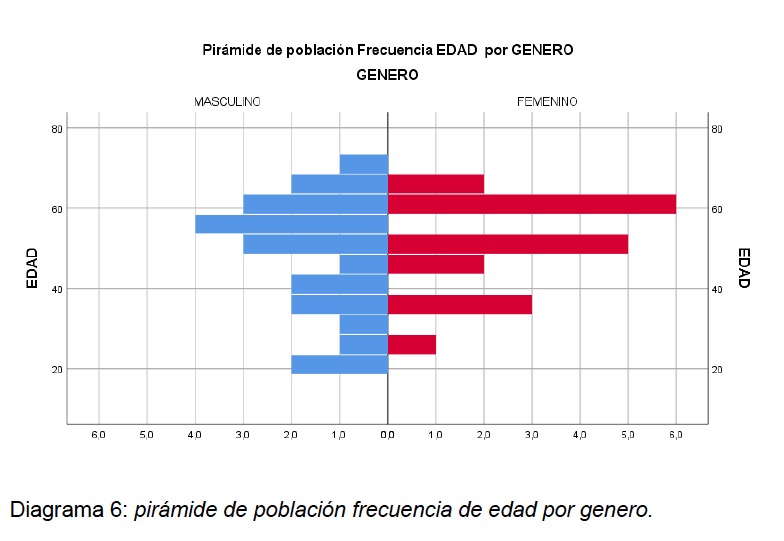
El total de los estudios analizados fue 41 de 58 pacientes, correspondientes a: La distribución del género en la muestra fue de 53,66% (22/41) hombres y 46,33% (19/41) mujeres (ver Diagrama 2 en anexo). La edad media del grupo de estudio presenta una media de 49,71 ± 12,96, con un rango mínimo de 21 años y un máximo de 71 años (ver diagrama 3-6 en anexo). La distribución de genero muestra una mediana de 58 años en género masculino en comparación con 50 años en género femenino.
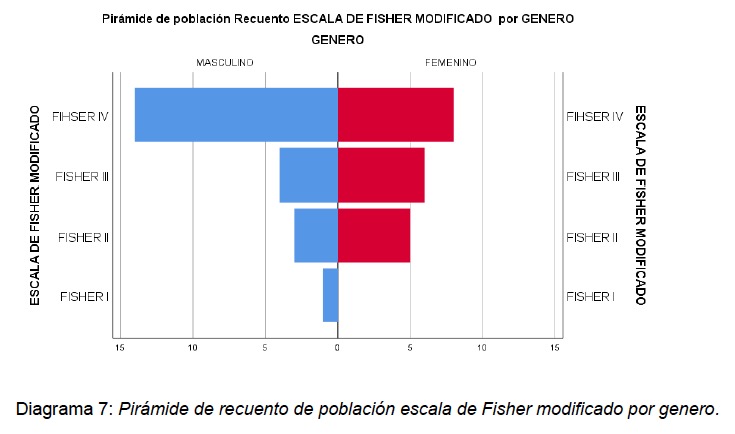
Se encontró que en la escala de Fisher I: 1 hombre, en Fisher 2: 3 hombres y 5 mujeres; en Fisher III: 4 hombre y 6 mujeres y Fisher IV: 14 hombres y 8 mujeres.
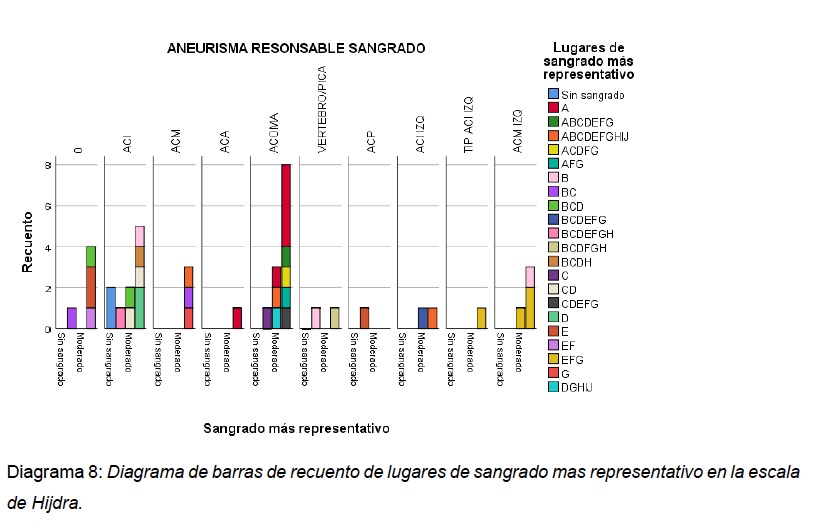
En la topografía de un aneurisma responsable de sangrado, encontramos que la distribución más predominante en primer lugar, se dio en la categoría de un aneurisma comunicante anterior (ACOMA) en 12 pacientes, siendo el lugar de sangrado mas representativo el A, no obstante este patrón se representó casi en el 50% de las veces y el otro 50% estuvo dividido en ABCDEFG, ACDFG, AFG, DGHIJ; en segundo lugar los aneurismas relacionados al origen de la arteria carótida interna derecha supraclinoidea (ACI DER) con 10 pacientes; en tercer lugar los aneurismas relacionados a la arteria cerebral media izquierda (ACM IZQ) con 4 pacientes; no se encontraron aneurismas, ni otras etiologías como causantes de sangrado en 5 pacientes. Se analizó esta variable con la región de sangrado más representativos, observando que se mantiene la tendencia descripta anteriormente, sin embargo, al incluir las zonas de sangrado, vimos que la región A esta solo presente en el grupo ACOMA y ACA, la región EFG solo esta presente en el grupo ACM IZQ y TIP ACI IZQ. (ver Diagrama 8, en anexo).
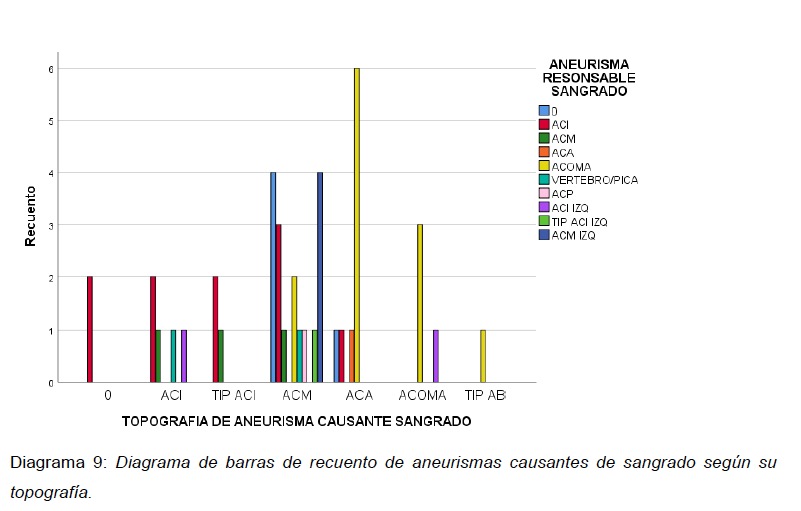
En la estimación del aneurisma responsable de sangrado, usando dos variables: localización de aneurisma por angiografía (aneurisma Responsable de sangrado) con la TC cerebro simple en el sitio de mayor concentración de HSA o hematoma intracerebral (Topografía de aneurisma causante de sangrado) se encontró: El aneurisma mas frecuente causante de sangrado fue el ACOMA con 12 casos, de los cuales se correlaciono con la topografía del aneurisma responsable del sangrado en TC en el 50% de los casos; el segundo aneurisma mas frecuente fue el ACM izquierda con 4 aneurismas y se correlaciono en el 100% de los casos.
Caso contrario, se observó en la topografía del aneurisma responsable del sangrado de la ACM derecha con17 pacientes, de los cuales solo uno se confirmó por angiografía digital cerebral. En 2 pacientes no se observó un patrón de sangrado predominante dentro de la topografía de aneurisma responsable de sangrado por TC, en los cuales se había encontrado como causantes del sangrado a aneurismas de la ACI derecha por angiografía. En 5 pacientes no se evidenció aneurisma responsable del sangrado por angiografía digital, de los cuales se observó 1 paciente con topografía de un aneurisma responsable del sangrado en la ACA y 4 en la ACM derecha.
En la topografía de aneurisma responsable del sangrado por TC se catalogaron solo 2 pacientes en la ACI derecha, confirmándose 10 pacientes en esta ubicación por angiografía digital (ver Diagrama 9).
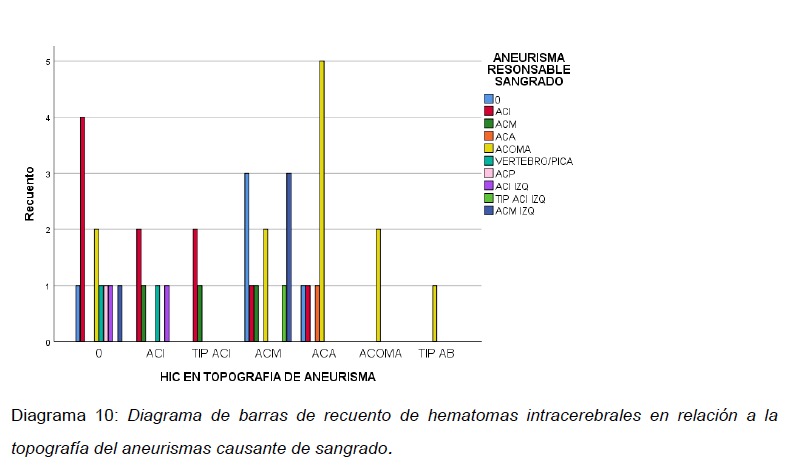
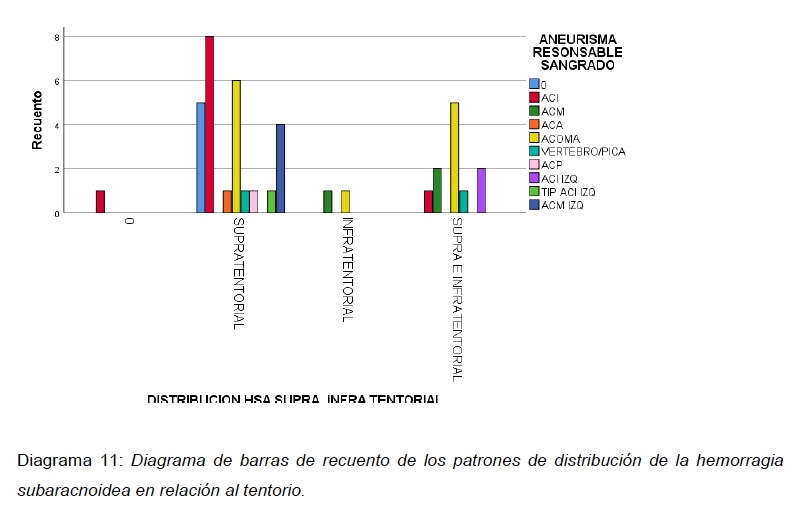
Para la distribución supra e infratentorial en la TC de cerebro simple se evidenció 22 aneurismas rotos, los cuales tenían patrón de sangrado supratentorial; En 5 angiografías negativas para aneurismas se observó un patrón de sangrado supratentorial. En 2 TC de cerebro se observó un patrón de sangrado infratentorial de los cuales un ACOMA y un ACM derecho fueron los responsables del sangrado. (ver Diagrama 10).
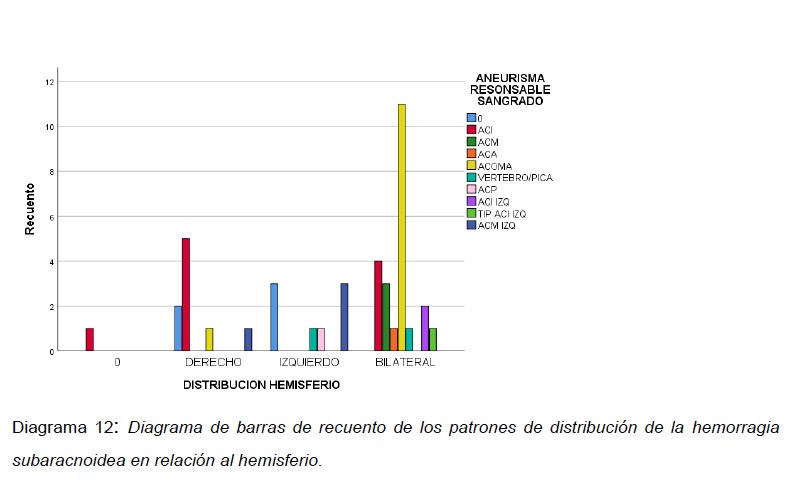
Para la distribución del sangrado según el hemisferio cerebral mayormente comprometido se obtuvo que casi el 50% eran bilaterales (23 pacientes), 25% derechos y 25% izquierdos. (ver Diagrama 11).
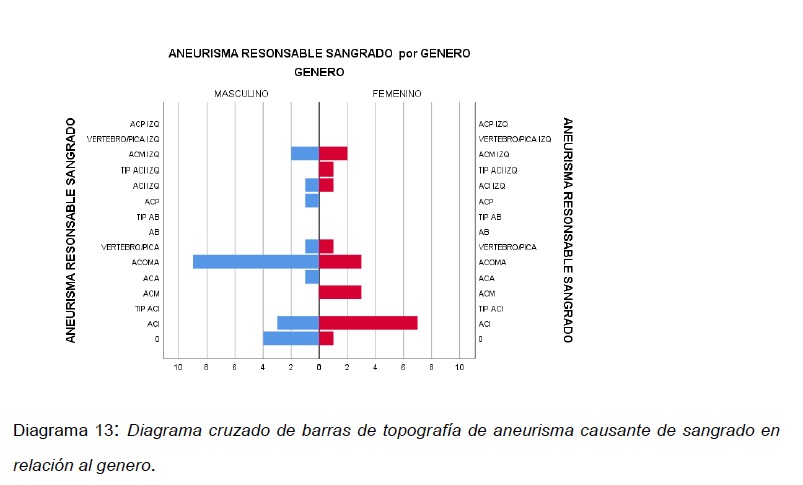
Para la distribución de los aneurismas responsables del sangrado por genero la mayoría de pacientes masculinos presentaron ruptura de aneurismas a nivel de la arteria comunicante anterior y los pacientes femeninos ruptura de aneurismas de la arteria carótida interna derecha. (ver Diagrama 12).
En la distribución del tipo de aneurisma responsable del sangrado, 28 fueron de tipo sacular, 6 de tipo disecante y 2 tipo blíster. (ver Diagrama 13).
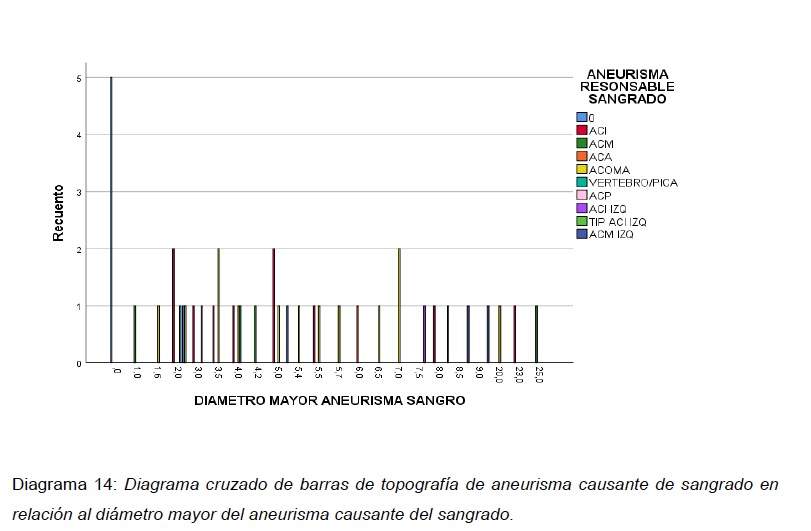
La distribución del diámetro mayor del aneurisma responsable de sangrado, la mayoría fueron pequeños menores a los 10 mm de diámetro, 7 aneurismas menores a los 5 mm, de los cuales 5 eran menores a los 2 mm de diámetro; 2 grandes menores de los 25 mm de diámetro y solo uno gigante mayor a los 25 mm de diámetro. (ver Diagrama 14).
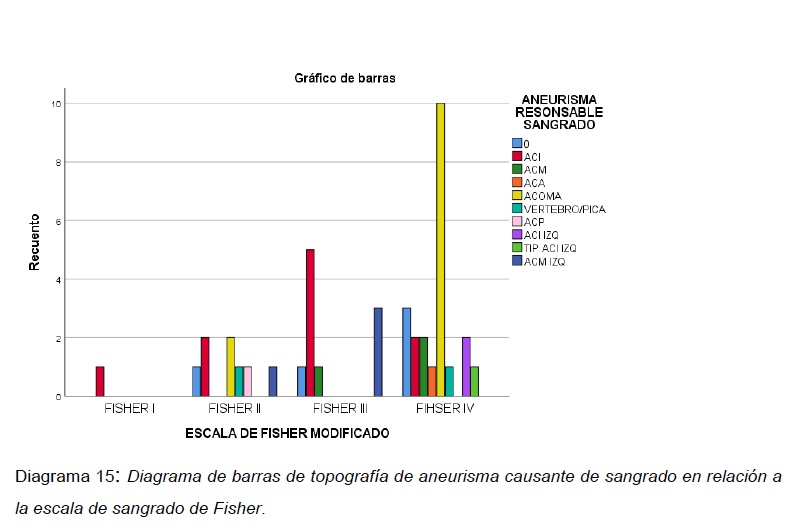
En la distribución de la escala de Fisher modificado según el aneurisma responsable de sangrado, la mayoría estaban dentro de la clasificación de Fisher IV, siendo el ACOMA el mas frecuente con 10 pacientes y en segundo lugar la Fisher III predominando los aneurismas de la ACI derecha con 5 pacientes. (ver Diagrama 15).
5. Discusión
La edad de presentación y distribución del genero de los casos estuvo dentro del rango descripto en la literatura. La identificación del sitio correcto del aneurisma responsable del sangrado es posible en muchos casos, basada en la presencia de algunos signos presentes en la TC de cerebro simple inicial [51]. Siendo el signo más confiable, el espesor de un Coágulo >3mm localizado en el espacio subaracnoideo. También en algunas ocasiones se puede encontrar un centro hiperdenso dentro de la región de mayor cantidad de HSA, el cual representaría la localización del aneurisma responsable de la hemorragia. Otro signo importante, es el patrón de distribución de la hemorragia: por ejemplo, una gran cantidad de sangre dentro de la cisura interhemisférica y la cisterna supraselar comúnmente indica una ruptura de un aneurisma comunicante anterior (ACOMA) o del segmento A1 o A2 de la arteria cerebral anterior; Mientras que la sangre principalmente confinada a la cisura de Silvio se asocia con aneurismas de la bifurcación de la arteria cerebral media (ACM); Los sangrados a lo largo de las cisternas basales pueden señalar característicamente la ruptura de los aneurismas del TIP o del tronco basilar, así como también estos mismos sangrados con prevalencia hacia la derecha o izquierda con hemorragia intraventricular, pueden ser característicos de ruptura de aneurismas de la arteria cerebelosa posteroinferior (PICA).
Cabe señalar que no todos los aneurismas son de naturaleza sacular (es decir, congénita); Los aneurismas infecciosos (los llamados micóticos) también pueden causar HSA. Tales aneurismas no ocurren necesariamente en localizaciones típicas de aneurismas saculares, motivo por el cual no fueron incluidos dentro de este trabajo. En ocasiones, los aneurismas pueden producir «hemorragias centinela» antes de una HSA masiva, en cuyo caso, pueden desarrollarse sinequias entre la cúpula del aneurisma y la superficie pial del cerebro, causando un hematoma intracerebral con HSA subsecuente, siendo este ultimo otro signo útil. Finalmente, otro signo indirecto es la presencia de hidrocefalia, por ejemplo: Los aneurismas rotos de la PICA pueden resultar en lesiones holoventriculares tempranas, generando hidrocefalia por obstrucción de los agujeros de Luschka y Magendie. Aunque a menudo se puede detectar el sitio de ruptura de un aneurisma en la TC inicial basada en el patrón de HSA, en muchos casos, es difícil. En un estudio en el que un neurocirujano y un neurorradiólogo determinaron el sitio de ruptura de un aneurisma basados en
la distribución de la HSA en la TC, los dos lectores estuvieron de acuerdo en el sitio del aneurisma causante sólo en el 52% de los casos, acertando en mayor frecuencia en los localizados en topografía de la ACA, ACOMA y bifurcación de la ACM. Sin embargo, La capacidad de predecir el sitio del aneurisma para todos los demás casos fue mucho más bajo, especialmente las HSA perimesencefálicas [52].
En nuestra serie de casos el aneurisma causante de sangrado mas frecuente fue el ACOMA, de tipo sacular, pequeño, (menores a los 10 mm).
El patrón de distribución de sangrado por TC mas característico fue del ACOMA y ACM izquierda casi con un 50%, no obstante, en esa misma topografía se observaron otros patrones totalmente diferentes, acorde con la literatura.
Observando la distribución del sangrado por encima o por debajo del tentorio, la mayoría de sangrados fueron supratentoriales, no importando la localización del aneurisma causante del sangrado. Inclusive, la HSA de dos aneurismas supratentoriales se localizó a nivel infratentorial.
Así como también se observó que solo el 50 % de los sangrados catalogados en un hemisferio correspondían con el hemisferio del aneurisma sangrante.
El grado de sangrado mas frecuente, medido en la escala de Fisher modificado fue el grado IV, causado por la ruptura del ACOMA, acorde con la literatura.
6. Conclusiones
La HSA no traumática, es una patología con alta morbilidad y mortalidad, siendo mas frecuente en hombres a partir de los 40 años. La principal causa es la ruptura de aneurismas cerebrales, siendo los mas frecuentes localizados a nivel de la arteria comunicante anterior.
El tratamiento principalmente esta enfocado a la exclusión del aneurisma por vía quirúrgica abierta o endovascular y a la prevención de las complicaciones. La mayoría de los aneurismas causantes de HSA fueron de tipo sacular, pequeños, localizados a nivel de la arteria comunicante anterior, acorde con la literatura.
El patrón de sangrado por ruptura aneurismática evaluado por TC de cerebro simple solo se correlacionó en la mitad de los aneurismas causantes del sangrado a nivel de la arteria comunicante anterior y arteria cerebral media. No pudiendo predecir un patrón de sangrado típico a partir de la ruptura de cada localización de aneurisma roto, acorde con la literatura.
Con los datos obtenidos no se puedo obtener una conclusión adecuada, debido al tamaño de la muestra, pero esta información puede ser tenida encuenta para proximos estudios.
7. Bibliografía
- Perry JJ, Sivilotti MLA, Sutherland J, et al. Validation of the Ottawa Subarachnoid Hemorrhage Rule in patients with acute headache. CMAJ 2017;189:E1379–85. doi:10.1503/cmaj.170072
- Edlow JA, Malek AM, Ogilvy CS. Aneurysmal subarachnoid hemorrhage: update for emergency physicians. J Emerg Med 2008;34:237–51. doi:10.1016/j.jemermed.2007.10.003
- Menke J, Larsen J, Kallenberg K. Diagnosing cerebral aneurysms by computed tomographic angiography: Meta-analysis. Ann Neurol 2011;69:646–54. doi:10.1002/ana.22270.
- Perry JJ, Alyahya B, Sivilotti MLA, et al. Differentiation between traumatic tap and aneurysmal subarachnoid hemorrhage: prospective cohort study. BMJ 2015;350:h568. doi:10.1136/bmj.h568.
- Carpenter CR, Hussain AM, Ward MJ, et al. Spontaneous Subarachnoid Hemorrhage: A Systematic Review and Meta-analysis Describing the Diagnostic Accuracy of History, Physical Examination, Imaging, and Lumbar Puncture With an Exploration of Test Thresholds. Acad Emerg Med 2016;23:963–1003. doi:10.1111/acem.12984.
- Inagawa T. Incidence and risk factors for multiple intracranial saccular aneurysms in patients with subarachnoid hemorrhage in Izumo City, Japan. Acta Neurochir (Wien) 2009;151:1623–30. doi:10.1007/s00701-009-0479-y
- Edlow JA, Caplan LR. Avoiding pitfalls in the diagnosis of subarachnoid hemorrhage. N Engl J Med 2000;342:29–36. doi:10.1056/NEJM200001063420106
- Perry JJ, Stiell IG, Sivilotti MLA, et al. Clinical decision rules to rule out subarachnoid hemorrhage for acute headache. JAMA 2013;310:1248–55. doi:10.1001/jama.2013.278018
- Schievink WI. Intracranial aneurysms. N Engl J Med 1997;336:28–40. doi:10.1056/NEJM199701023360106
- Butzkueven H, Evans AH, Pitman A, et al. Onset seizures independently predict poor outcome after subarachnoid hemorrhage. Neurology 2000;55:1315–20. doi:10.1212/wnl.55.9.1315
- Lindbohm JV, Kaprio J, Jousilahti P, et al. Risk Factors of Sudden Death From Subarachnoid Hemorrhage. Stroke 2017;48:2399–404. doi:10.1161/STROKEAHA.117.018118
- Polmear A. Sentinel headaches in aneurysmal subarachnoid haemorrhage: what is the true incidence? A systematic review. Cephalalgia 2003;23:935–41. doi:10.1046/j.1468-2982.2003.00596.x
- McCarron MO, Alberts MJ, McCarron P. A systematic review of Terson’s syndrome: frequency and prognosis after subarachnoid haemorrhage. Journal of Neurology, Neurosurgery & Psychiatry 2004;75:491–3. doi:10.1136/jnnp.2003.016816
- Suarez JI. Diagnosis and Management of Subarachnoid Hemorrhage. Continuum (Minneap Minn) 2015;21:1263–87. doi:10.1212/CON.0000000000000217
- Woodruff MM, Edlow JA. Evaluation of third nerve palsy in the emergency department. J Emerg Med 2008;35:239–46. doi:10.1016/j.jemermed.2007.04.020
- Giraldo EA, Mandrekar JN, Rubin MN, et al. Timing of clinical grade assessment and poor outcome in patients with aneurysmal subarachnoid hemorrhage. J Neurosurg 2012;117:15–9. doi:10.3171/2012.3.JNS11706
- Newman-Toker DE, Edlow JA. High-stakes diagnostic decision rules for serious disorders: the Ottawa subarachnoid hemorrhage rule. JAMA 2013;310:1237–9. doi:10.1001/jama.2013.278019
- Kowalski RG, Claassen J, Kreiter KT, et al. Initial misdiagnosis and outcome after subarachnoid hemorrhage. JAMA 2004;291:866–9. doi:10.1001/jama.291.7.866
- Tarnutzer AA, Lee S-H, Robinson KA, et al. ED misdiagnosis of cerebrovascular events in the era of modern neuroimaging: A meta-analysis. Neurology 2017;88:1468–77. doi:10.1212/WNL.0000000000003814
- Edlow JA. Managing Patients With Nontraumatic, Severe, Rapid-Onset Headache. Ann Emerg Med 2018;71:400–8. doi:10.1016/j.annemergmed.2017.04.044
- Savitz SI, Levitan EB, Wears R, et al. Pooled analysis of patients with thunderclap headache evaluated by CT and LP: is angiography necessary in patients with negative evaluations? J Neurol Sci 2009;276:123–5. doi:10.1016/j.jns.2008.09.019
- Kassell NF, Torner JC, Haley EC, et al. The International Cooperative Study on the Timing of Aneurysm Surgery. Part 1: Overall management results. J Neurosurg 1990;73:18–36. doi:10.3171/jns.1990.73.1.0018
- Latchaw RE, Silva P, Falcone SF. The role of CT following aneurysmal rupture. Neuroimaging Clin N Am 1997;7:693–708.
- Dubosh NM, Bellolio MF, Rabinstein AA, et al. Sensitivity of Early Brain Computed Tomography to Exclude Aneurysmal Subarachnoid Hemorrhage: A Systematic Review and Meta-Analysis. Stroke 2016;47:750–5. doi:10.1161/STROKEAHA.115.011386
- Leblanc R. The minor leak preceding subarachnoid hemorrhage. J Neurosurg 1987;66:35–9. doi:10.3171/jns.1987.66.1.0035
- van der Jagt M, Hasan D, Bijvoet HW, et al. Validity of prediction of the site of ruptured intracranial aneurysms with CT. Neurology 1999;52:34–9. doi:10.1212/wnl.52.1.34
- Connolly ES, Rabinstein AA, Carhuapoma JR, et al. Guidelines for the management of aneurysmal subarachnoid hemorrhage: a guideline for healthcare professionals from the American Heart Association/american Stroke Association. Stroke 2012;43:1711–37. doi:10.1161/STR.0b013e3182587839
- McCormack RF, Hutson A. Can computed tomography angiography of the brain replace lumbar puncture in the evaluation of acute-onset headache after a negative noncontrast cranial computed tomography scan? Acad Emerg Med 2010;17:444–51. doi:10.1111/j.1553-2712.2010.00694.x
- Meurer WJ, Walsh B, Vilke GM, et al. Clinical Guidelines for the Emergency Department Evaluation of Subarachnoid Hemorrhage. J Emerg Med 2016;50:696–701. doi:10.1016/j.jemermed.2015.07.048
- Vlak MH, Algra A, Brandenburg R, et al. Prevalence of unruptured intracranial aneurysms, with emphasis on sex, age, comorbidity, country, and time period: a systematic review and meta-analysis. Lancet Neurol 2011;10:626–36. doi:10.1016/S1474-4422(11)70109-0
- Edlow JA. What are the unintended consequences of changing the diagnostic paradigm for subarachnoid hemorrhage after brain computed tomography to computed tomographic angiography in place of lumbar puncture? Acad Emerg Med 2010;17:991–5; discussion 996-997. doi:10.1111/j.1553-2712.2010.00840.x
- Alons IME, van den Wijngaard IR, Verheul RJ, et al. The value of CT angiography in patients with acute severe headache. Acta Neurol Scand 2015;131:164–8. doi:10.1111/ane.12302
- Malhotra A, Wu X, Kalra VB, et al. Cost-effectiveness Analysis of Follow-up Strategies for Thunderclap Headache Patients With Negative Noncontrast CT. Acad Emerg Med 2016;23:243–50. doi:10.1111/acem.12891
- Perry JJ, Sivilotti MLA, Émond M, et al. Prospective Implementation of the Ottawa Subarachnoid Hemorrhage Rule and 6-Hour Computed Tomography Rule. Stroke 2020;51:424–30. doi:10.1161/STROKEAHA.119.026969
- Perry JJ, Stiell IG, Sivilotti MLA, et al. Sensitivity of computed tomography performed within six hours of onset of headache for diagnosis of subarachnoid haemorrhage: prospective cohort study. BMJ 2011;343:d4277–d4277. doi:10.1136/bmj.d4277
- Backes D, Rinkel GJE, Kemperman H, et al. Time-dependent test characteristics of head computed tomography in patients suspected of nontraumatic subarachnoid hemorrhage. Stroke 2012;43:2115–9. doi:10.1161/STROKEAHA.112.658880
- Edlow JA, Fisher J. Diagnosis of subarachnoid hemorrhage: time to change the guidelines? Stroke 2012;43:2031–2. doi:10.1161/STROKEAHA.112.664011
- Smith WP, Batnitzky S, Rengachary SS. Acute isodense subdural hematomas: a problem in anemic patients. AJR Am J Roentgenol 1981;136:543–6. doi:10.2214/ajr.136.3.543
- Wiesmann M, Mayer TE, Yousry I, et al. Detection of hyperacute subarachnoid hemorrhage of the brain by using magnetic resonance imaging. J Neurosurg 2002;96:684–9. doi:10.3171/jns.2002.96.4.0684
- Villablanca JP, Martin N, Jahan R, et al. Volume-rendered helical computerized tomography angiography in the detection and characterization of intracranial aneurysms. J Neurosurg 2000;93:254–64. doi:10.3171/jns.2000.93.2.0254
- Velthuis BK, Van Leeuwen MS, Witkamp TD, et al. Computerized tomography angiography in patients with subarachnoid hemorrhage: from aneurysm detection to treatment without conventional angiography. J Neurosurg 1999;91:761–7. doi:10.3171/jns.1999.91.5.0761
- Connolly ES, Rabinstein AA, Carhuapoma JR, et al. Guidelines for the Management of Aneurysmal Subarachnoid Hemorrhage. Stroke 2012;43:1711–37. doi:10.1161/STR.0b013e3182587839
- Li M-H, Cheng Y-S, Li Y-D, et al. Large-cohort comparison between three-dimensional time-of-flight magnetic resonance and rotational digital subtraction angiographies in intracranial aneurysm detection. Stroke 2009;40:3127–9. doi:10.1161/STROKEAHA.109.553800
- Lu L, Zhang LJ, Poon CS, et al. Digital subtraction CT angiography for detection of intracranial aneurysms: comparison with three-dimensional digital subtraction angiography. Radiology 2012;262:605–12. doi:10.1148/radiol.11110486
- Malhotra A, Wu X, Forman HP, et al. Growth and Rupture Risk of Small Unruptured Intracranial Aneurysms: A Systematic Review. Ann Intern Med 2017;167:26–33. doi:10.7326/M17-0246
- Kim BJ, Kang HG, Kwun B-D, et al. Small versus Large Ruptured Intracranial Aneurysm: Concerns with the Site of Aneurysm. Cerebrovasc Dis 2017;43:139–44. doi:10.1159/000452347
- Jung JY, Kim YB, Lee JW, et al. Spontaneous subarachnoid haemorrhage with negative initial angiography: a review of 143 cases. J Clin Neurosci 2006;13:1011–7. doi:10.1016/j.jocn.2005.09.007
- Maurice-Williams R. Subarachnoid Haemorrhage. J Neurol Neurosurg Psychiatry 1987;50:506–7.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1031909/ (accessed 23 Sep 2021).
- Hino A, Fujimoto M, Iwamoto Y, et al. False localization of rupture site in patients with multiple cerebral aneurysms and subarachnoid hemorrhage. Neurosurgery 2000;46:825–30. doi:10.1097/00006123-200004000-00011
- Roos EJ, Rinkel GJ, Velthuis BK, et al. The relation between aneurysm size and outcome in patients with subarachnoid hemorrhage. Neurology 2000;54:2334–6. doi:10.1212/wnl.54.12.2334
- Tryfonidis M, Evans AL, Coley SC, et al. The value of radio-anatomical features on non-contrast CT scans in localizing the source in aneurysmal subarachnoid haemorrhage. Clin Anat 2007;20:618–23. doi:10.1002/ca.20475
- Karttunen AI, Jartti PH, Ukkola VA, et al. Value of the quantity and distribution of subarachnoid haemorrhage on CT in the localization of a ruptured cerebral aneurysm. Acta Neurochirurgica 2003;145:655–61. doi:10.1007/s00701-003-0080-8.
Agradecimientos
En primera instancia agradezco a mis formadores, personas de gran sabiduría, quienes se han esforzado por ayudarme a llegar al punto en el que me encuentro, espacialmente a la Doctora Marta Kura quien siempre ha sido mi guía y mi ejemplo a seguir y al Doctor Gustavo San Martin por su gran labor como docente.
Sencillo no ha sido el proceso, pero si muy interesante, lleno de alegrías y retos, que gracias a mis profesores, con su interés de transmitirme sus conocimientos y dedicación que los ha regido, he logrado importantes objetivos, uno de ellos finalizar mi carrera de especialista en diagnóstico por imágenes; Para poder así continuar con su labor de maestros; una de ellas esta pequeña muestra, la de mi tesis, la cual espero sea de interés y una base de próximos estudios. Agradezco también a mis familiares y amigos por apoyarme en este proceso.