Autores: Gustavo San Martín, Gabriel Alejandro Ergueta Vilela, Jhomar Evelin Cepeda Garabito, María Angélica Espinosa Giraldo (Clínica Del Sol, Buenos Aires, Argentina)
Resumen
Actualmente ninguna de las técnicas para el diagnóstico de la tuberculosis pleural ha logrado considerarse un “gold standard”. Se conoce que cerca de la mitad de los pacientes tendrán PPD negativas y los resultados de los cultivos de líquido pleural son positivos en menos del 25%. El diagnóstico de la tuberculosis pleural representa un desafío significativo por la baja carga bacteriana en las muestras de derrame pleural, la mayoría de estos son exudados con ADA (adenosina deaminasa) alta, rico en linfocitos, de color pajizo y de flujo libre, con bajo rendimiento en el cultivo de micobacterias.
La tuberculosis pleural es una de las formas más frecuentes de presentación extrapulmonar. Esta patología es importante en áreas de alta prevalencia de tuberculosis, teniendo en cuenta la inespecificidad de los síntomas y la complejidad en la confirmación con exámenes complementarios.
En este caso, presentamos una paciente femenina de 26 años de edad sin antecedentes patológicos, sin vacuna BCG, con dolor torácico de larga data, a quien se le diagnosticó tuberculosis pleural mediante tomografía de tórax, con posterior realización de VATS con toma de muestra para biopsia pleural y análisis de líquido pleural, con evolución favorable tras conducta terapéutica.
Palabras clave: tuberculosis pleural, dolor torácico, ADA, biopsia pleural, tomografía.
Presentación del caso
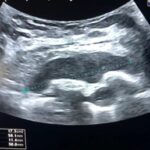
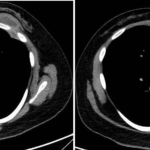
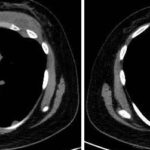
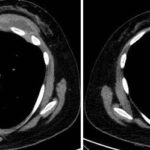
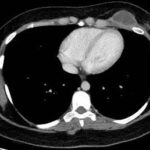
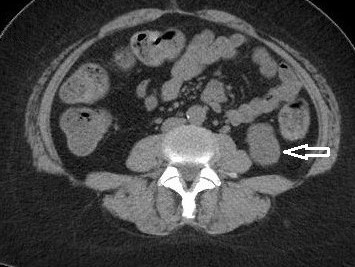
Paciente femenina de 26 años de edad, sin antecedentes patológicos de relevancia, sin dosis de vacuna BCG. Cursa con cuadro clínico de ocho meses de evolución, caracterizado por dolor en región pectoral izquierda intermitente, que se exacerba a la inspiración profunda. En el último mes se palpa masa indurada dolorosa a la palpación a nivel del cuadrante inferior interno de mama izquierda, motivo por el cual se realiza ecografía de partes blandas, donde se observa a nivel retropectoral en íntimo contacto con la parrilla costal imagen hipoecogénica de bordes delimitados, avascular al Doppler color por lo cual se solicita TC de tórax con EV. En ella se observa en topografía del cuarto espacio intercostal, imagen hipodensa con realce periférico tras la administración del contraste que desplaza por efecto de masa el parénquima pulmonar adyacente y se proyecta a la pared torácica anterolateral izquierda; mide 40 mm x 55 mm. Además, se visualiza otra imagen de similares características de base pleural en contacto con el octavo arco costal posterior izquierdo que mide 6 mm x 11 mm.
Para mayor caracterización de la lesión se realiza PAAF y biopsia, con los siguientes resultados:
- Físico-químico: líquido quiloso, LDH 266, leucocitos 1800 y hematíes 50.
- Cultivo: negativo para gérmenes comunes y negativo para Mycobacterium.
- Biopsia: no se reconocen células neoplásicas, fibrosis con infiltrados inflamatorios, numerosos leucocitos polinucleares.
Cuatro meses posteriores a la PAAF la paciente refiere persistencia de dolor y aumento de tamaño de la masa asociado a eritema en región mamaria, por lo cual se realiza TC de tórax con contraste EV donde se observa imagen hipodensa ya conocida, con realce periférico tras la administración de contraste, con aumento de tamaño y bordes lobulados.
Se interconsulta con cirugía de tórax, quien decide realizar drenaje y VATS para toma de muestra para físico-químico con resultados de ADA 340 U/I, cultivo positivo para Mycobacterium sp y biopsia que informa inflamación con granulomas de tipo necrotizantes.
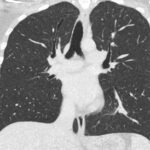
Hallazgos imagenológicos
Discusión
La tuberculosis pleural es una de las formas más comunes de presentación extrapulmonar de la tuberculosis (TB), constituyendo aproximadamente el 20% de los casos. Esta patología es en particular importante en áreas de alta prevalencia de tuberculosis, donde representa un reto diagnóstico significativo debido a la inespecificidad de los síntomas y la complejidad en la confirmación de laboratorio.
En cuanto a la etiopatogenia, la tuberculosis pleural se produce por una manifestación inflamatoria en el espacio pleural, resultado de una reacción de hipersensibilidad tipo IV mediada por células frente a los antígenos de Mycobacterium tuberculosis. Estos antígenos llegan al espacio pleural principalmente por la ruptura de focos de infección subpleurales, que son pequeñas áreas de infección contenidas cerca de la superficie del pulmón. Este proceso inflamatorio genera un derrame pleural, que es el hallazgo clínico más característico.
El derrame pleural tuberculoso suele ser unilateral y afecta preferentemente uno de los lados del tórax. Es raro encontrarlo como un derrame bilateral, lo que facilita su diferenciación de otras patologías pleurales, como la insuficiencia cardíaca.
Predomina en adultos jóvenes y personas inmunocompetentes. Sin embargo, también puede ocurrir en pacientes inmunodeprimidos, como aquellos con VIH/SIDA o bajo tratamiento inmunosupresor.
Los síntomas más comunes incluyen: fiebre, tos seca, disnea leve o moderada, dependiendo de la cantidad de líquido acumulado en la pleura, dolor torácico pleurítico, que se presenta en aproximadamente el 70% de los casos. Este tipo de dolor suele empeorar con la respiración profunda o los movimientos torácicos.
En ciertos casos, el derrame pleural tuberculoso puede resolverse espontáneamente sin necesidad de tratamiento antituberculoso. Sin embargo, esto no garantiza la erradicación completa de la infección, y si no se realiza el manejo adecuado, el paciente puede desarrollar complicaciones o recurrencias, con mayor riesgo de progresión hacia tuberculosis activa.
El diagnóstico es un reto debido a la naturaleza inespecífica de los síntomas y la dificultad para confirmar la presencia de Mycobacterium tuberculosis en el líquido pleural mediante métodos convencionales. A menudo, se requiere una combinación de estudios clínicos, bioquímicos y microbiológicos para llegar a un diagnóstico definitivo.
El líquido pleural en estos casos suele ser un exudado linfocítico, con alta concentración de proteínas y baja concentración de glucosa. El cultivo de micobacterias a partir del líquido pleural tiene baja sensibilidad, ya que en muchos casos no se encuentra la bacteria viva en el líquido.
La PPD (Prueba de Tuberculina) tiene una reactividad reducida, aproximadamente el 50% de los pacientes con tuberculosis pleural tienen resultados negativos en la prueba de derivado proteico purificado (PPD o Mantoux). Esto puede deberse a varios factores, por ejemplo:
- Compromiso del sistema inmune del paciente.
- Reactividad cruzada disminuida en personas previamente vacunadas con BCG.
- Fases avanzadas de la enfermedad, donde la respuesta inmune específica se vuelve insuficiente.
Aunque la PPD tiene limitaciones, sigue utilizándose como una herramienta complementaria, especialmente para orientar la investigación epidemiológica o evaluar exposición a M. tuberculosis.
La actividad de la ADA (adenosina deaminasa) en el líquido pleural es un biomarcador útil para el diagnóstico de tuberculosis pleural. Tiene una sensibilidad del 92% y una especificidad del 90% en poblaciones con alta prevalencia de TB. Sin embargo, su eficacia puede disminuir en áreas con baja prevalencia o en poblaciones con otras enfermedades que también elevan los niveles de ADA, como linfomas o infecciones fúngicas. Un valor de ADA mayor a 40 U/L en el líquido pleural es altamente sugestivo de tuberculosis pleural.
En casos de diagnóstico incierto, la biopsia pleural con aguja puede ser necesaria. Este procedimiento permite obtener tejido para el estudio histopatológico, donde es posible observar granulomas caseificantes característicos de tuberculosis, así como realizar cultivos específicos.
Los estudios de imagen, especialmente la radiografía de tórax y la tomografía computarizada (TC), tienen un papel importante en el diagnóstico de la tuberculosis pleural, ya que la radiografía de tórax nos permite identificar el derrame pleural, la afectación unilateral y posibles consolidaciones pulmonares. En fases avanzadas, también puede mostrar engrosamiento pleural o secuelas fibrosas.
La tomografía computarizada proporciona información más detallada sobre el compromiso extrapulmonar, revelando ganglios linfáticos mediastinales aumentados o nódulos subpleurales que sugieren focos de infección activa.
La ecografía pleural es útil para evaluar la cantidad de líquido y guiar procedimientos como la toracocentesis.
Los hallazgos por imágenes pueden variar según el estadio o la cronicidad de la enfermedad, orientando al clínico hacia la sospecha de tuberculosis y facilitando decisiones diagnósticas.
En cuanto al tratamiento, aunque algunos derrames pleurales pueden resolverse sin tratamiento, se recomienda administrar tratamiento antituberculoso estándar para evitar recurrencias y el riesgo de progresión a formas más graves. El esquema habitual incluye la combinación de isoniazida, rifampicina, pirazinamida y etambutol durante los primeros dos meses, seguido de una fase de continuación con isoniazida y rifampicina durante al menos cuatro meses adicionales.
El pronóstico de la tuberculosis pleural es generalmente favorable si se inicia el tratamiento a tiempo. La mayoría de los pacientes experimentan resolución completa del derrame y recuperación clínica sin complicaciones. Sin embargo, en casos no tratados o diagnosticados tardíamente, pueden ocurrir complicaciones, como el engrosamiento pleural residual o derrames recurrentes.
Conclusiones
Actualmente ninguna de las técnicas para el diagnóstico de la tuberculosis pleural ha logrado considerarse un “gold standard”. Se conoce que cerca de la mitad de los pacientes tendrán PPD negativas y los resultados de los cultivos de líquido pleural son positivos en menos del 25% de los pacientes. Los métodos por imágenes representan un papel importante para determinar el compromiso pulmonar y/o extrapulmonar. Dichos hallazgos pueden variar según el estadio o la cronicidad de la enfermedad, permitiendo orientar hacia el diagnóstico.
La combinación de técnicas microbiológicas, bioquímicas e imagenológicas permite mejorar la precisión del diagnóstico, pero aún es necesario recurrir a un enfoque individualizado para cada paciente. La investigación continúa para desarrollar técnicas más eficaces y accesibles que puedan servir como un estándar de oro para esta condición.
Dado que no existe una técnica definitiva, el enfoque diagnóstico debe ser integral. Esto implica combinación de pruebas de laboratorio (ADA, cultivo, PCR), exámenes de imagen para evaluar el compromiso toraco-pulmonar, procedimientos invasivos como la biopsia pleural en casos de alta sospecha. Además, el contexto clínico del paciente (historia epidemiológica, síntomas y comorbilidades) debe ser considerado cuidadosamente para orientar las decisiones diagnósticas y terapéuticas.
Bibliografía
Antonangelo, L., Faria, C. S., Sales, R. K. (2019). Tuberculous pleural effusion: diagnosis & management. Expert Rev Respir Med, Aug, 13(8), 747-759. doi: 10.1080/17476348.2019.1637737. Epub 2019 Jul 3. PMID: 31246102. Review.
Castiñeira Estévez, A., López Pedreira, M. R., Pena Rodríguez, M. J. y Liñares Iglesias, M. (2002). Manifestaciones radiológicas de la tuberculosis pulmonar. Servicio de Radiología. Hospital Clínica Universitario. Santiago de Compostela. La Coruña. Med Integral, 39(5), 192-206.
McNally, E., Ross, C., Gleeson, L. E. (2023). The tuberculous pleural effusion. Breathe, 19, 230143. DOI: 10.1183/20734735.0143-2023.https://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1575-06202015000100002#:~:text=Tuberculosis%20pleural
Rodríguez-Duque, J. C. (2024). Tuberculosis: estado actual. Rev. Med. Clin. Condes, 35(3), 169-177.