Autora: Dra. María Camila Contreras Tovar
Tutor del trabajo final: Dr. Sebastián Pérez Espinosa
Resumen
Este trabajo tiene por objetivos evaluar la precisión de los criterios ecográficos sugestivos de malignidad en un nódulo tiroideo (NT) y correlacionarlos en función de los criterios citopatológicos del Sistema Bethesda (SB) obtenidos por PAAF para el diagnóstico de cáncer de tiroides en nuestra población. Se trata de estudio retrospectivo observacional. El lugar de aplicaciones el Servicio de Diagnóstico por Imágenes del Hospital General de Agudos “José María Ramos Mejía” de la Ciudad Autónoma de Buenos Aires. Se trata de un estudio que incluyó 139 pacientes, entre los años 2022 y 2023, derivados desde el Servicio de Endocrinología del mismo hospital para realización de PAAF bajo guía ecográfica. Todas las punciones fueron realizadas e informadas en nuestra institución y todos los resultados de la citopatología fueron revisados en el Servicio de Anatomía Patológica de este centro. Se determinaron estadísticas descriptivas adecuadas a cada variable según su escala de medición y distribución, para el análisis del aporte de los hallazgos del ultrasonido en los NT y se correlacionó con el resultado final anatomopatológico expresado con la escala de Bethesda. Respecto al análisis de los hallazgos ecográficos sugestivos de malignidad en la evaluación de NT se obtuvo una sensibilidad de 76% y especificidad de 34%, VPP de 26% y un VPN de 82%. La PAAF tuvo una sensibilidad de 79% y una especificidad de 99%, con un valor predictivo positivo (VPP) de 95% y un valor predictivo negativo (VPN) de 96%. Conclusión: clasificar los NT basados en un sistema de puntuación acorde a los criterios ecográficos sugestivos de malignidad tiene una mejor aplicabilidad para la práctica diaria. La valoración de los NT por medio de los hallazgos ecográficos sugestivos de malignidad, la PAAF y su informe mediante el Sistema de Bethesda demostró ser eficaz para evaluar el riesgo de malignidad tiroidea y orientar el manejo de los pacientes estudiados.
Palabras clave: punción aspiración con aguja fina, citología tiroidea, ecografía de tiroides, Sistema Bethesda, cáncer de tiroides.
Introducción
El screening ecográfico de tiroides detecta el 68% de nódulos sospechosos en la población, principalmente en mujeres adultas. Su importancia radica en la necesidad de excluir el diagnóstico de cáncer de tiroides, que se presenta entre el 7% y el 15% de los casos. Es un tumor con buen pronóstico, se estima una supervivencia a cinco años del 98%, y a diez años > 85%. (2)
En el cáncer tiroideo, sus variantes papilar y folicular inciden en más del 90% de los casos, por lo general en el momento del diagnóstico la enfermedad está confinada en la región cervical, lo que representa una alta posibilidad curativa posterior a la cirugía. Se mantiene la mortalidad estable en las últimas tres décadas.(2)
En Argentina corresponde al 2,2% de todos los cánceres que ocurren anualmente en mujeres, y a nivel local el cáncer de tiroides se ubica en el décimo lugar. En hombres, corresponde al 0,5% del total de casos, ocupando el vigésimo lugar.(2)
La ecografía y la citología por aspiración con aguja fina (PAAF) son las herramientas de mayor uso para la evaluación inicial del nódulo tiroideo (NT). Esta práctica se oficializó por completo en 1950 en el Hospital Radiumhelmet, de Estocolmo (Suecia), por N. Söderstrom, J. Einhorn, S. Franzén y J. Zajicek. La citología por PAAF pretende estimar el riesgo de malignidad y se considera la prueba confirmatoria de elección para el diagnóstico y tratamiento más adecuado para los NT, con una especificidad reportada del 94%.(2)
En Bethesda, el Instituto Nacional del Cáncer de los Estados Unidos genera un consenso (octubre 2007), de nomenclatura y sistemática de elaboración de informes de PAAF tiroidea. Establece seis categorías diagnósticas con su respectivo manejo clínico/terapéutico a través de la evaluación citopatológica del riesgo de malignidad.(2)
Si bien homogeniza universalmente el riesgo de malignidad, se reportan variaciones en las categorías indeterminadas (III, IV y V) considerándolas operador/dependiente,(2) por lo que se aconseja que cada centro establezca sus riesgos de malignidad para cada categoría.
En la actualidad se consideran como herramientas diagnósticas imprescindibles para la evaluación de los nódulos tiroideos y orientan la conducta a seguir (expectante/quirúrgica). Es un procedimiento seguro, de bajo costo y fácil de realizar.(3)
Las pautas de la ATA (American Tyroid Association) recomiendan el uso de PAAF en nódulos tiroideos con criterios clínicos e imagenológicos, y el Sistema Bethesda para informar la citopatología tiroidea.(3)
El objetivo de este estudio es correlacionar los hallazgos ecográficos en función de los resultados de la citología por PAAF en el diagnóstico final de los nódulos tiroideos.
Objetivos
Objetivo general
Evaluar la precisión de los criterios ecográficos sugestivos de malignidad en un NT y correlacionarlos en función de los criterios citopatológicos del Sistema Bethesda (SB) obtenidos por PAAF para el diagnóstico de cáncer de tiroides en nuestra población.
Objetivos particulares
- Aplicar una escala modificada de puntuación de los NT con respecto a los criterios ecográficos de malignidad presentes en cada caso, para conseguir una mejor aplicación de esta clasificación en la práctica diaria.
- Revisar el papel de la ecografía en la detección y orientación del algoritmo diagnóstico del paciente con hallazgo de NT.
- Establecer la frecuencia de cada categoría del SB en nuestra población.
- Implementar la realización de la PAAF de los NT con la “técnica de manos libres” propuesta en nuestro centro, para disminuir el disconfort de la intervención y el riesgo de complicación asociado al procedimiento.
Diagnóstico
A nivel internacional, la PAAF tiroidea está descrita como una prueba diagnóstica de alto rendimiento, la sensibilidad y VPN oscilan en el 90%; su objetivo es descartar o confirmar la patología neoplásica maligna, con lo cual se evitan procedimientos quirúrgicos innecesarios; para ello, es necesario obtener una alta sensibilidad, elevado VPN que confirme por último un resultado negativo como muy probablemente cierto.(9)
Paajanen et al., en Finlandia, realizaron un estudio de 363 pacientes, con 415 PAAF tiroideas en un período de un año. Según las categorías de Bethesda, 94 casos fueron no diagnósticos (26%), 177 benignos (49%), 32 atipias de significado indeterminado/lesión folicular de significado indeterminado (9%), 31 neoplasias foliculares (9%), 20 sospechosos de malignidad (5%) y nueve casos malignos (2%). Concluyen que el Sistema Bethesda es confiable para evaluar el riesgo de malignidad tiroidea y que la proporción relativamente alta de PAAF no diagnósticas podría reducirse obteniendo las muestras con imagenólogos con experiencia en técnicas de PAAF guiadas por ecografía.(2)
Granel-Villach et al., en España, estudiaron el rendimiento diagnóstico de la PAAF tiroidea en 112 pacientes que fueron operados en un centro hospitalario en un período de cinco años, obteniendo como resultados: PAAF positiva para neoplasia maligna en 26 casos (23,2%) y negativa en 86 casos (76,8%), sensibilidad de 45,5%, intervalo de confianza 95%, especificidad de 86,1%, valor predictivo positivo de 57,7% y valor predictivo negativo de 79,1%. Concluyen que es necesario contar con imagenólogos y patólogos especializados en patología tiroidea para mejorar los resultados.(2)
Bongiovanni et al. realizaron un metaanálisis de estudios publicados en un período de cuatro años, sobre el uso del Sistema Bethesda para informar citopatología tiroidea. La revisión de las publicaciones dio una cohorte de casos de 25.445 PAAF de tiroides, de las que 6.362 (25%) se sometieron a escisión quirúrgica; este grupo constituyó la base del estudio. La sensibilidad, especificidad y precisión diagnóstica fueron del 97%, 50,7% y 68,8%, respectivamente. El valor predictivo positivo y el valor predictivo negativo fueron del 55,9% y 96,3%, respectivamente. Las tasas de falsos negativos y falsos positivos fueron bajas: 3% y 0,5%, respectivamente. Los resultados del metaanálisis mostraron una alta precisión general, lo que indica que el Bethesda representa un sistema de notificación confiable y válido para la citología tiroidea.(2)
Marco teórico y antecedentes
El carcinoma papilar de tiroides (CPT) es la neoplasia maligna más común de la glándula tiroides y con frecuencia tiene metástasis ganglionares en el momento de su presentación.
Epidemiología
El cáncer papilar de tiroides ocurre típicamente en la mediana edad, con una incidencia máxima en la tercera y cuarta década de la vida. Es más común en mujeres, con una proporción M: F de 1:2,5.(10)
Representa el 85% de todas las neoplasias de tiroides. Tiene la incidencia de crecimiento más rápido de cualquier tumor maligno en la tiroides.(11)
Asociaciones: síndrome de Gardner, síndrome de Cowden, poliposis adenomatosa familiar.
Factores de riesgo
- Historia familiar.
- Radiación previa de cabeza/cuello.
- Edad entre 25 y 65 años.
- Sexo femenino.
Presentación clínica
La presentación suele ser con una masa tiroidea palpable solitaria, tiene tendencia a metastatizar en forma temprana a los ganglios linfáticos locales; el 50% de los pacientes tienen afectación ganglionar en la presentación. Estas metástasis suelen localizarse en la cadena yugular ipsilateral (88%) y por lo general se limitan a los niveles medio e inferior; concretamente, los niveles III y IV. (12)
La diseminación hematógena es menos común que en el cáncer folicular, con una prevalencia de entre el 5% y el 10% de los pacientes en el momento de la presentación.
Subtipos
Está formado por múltiples variantes, que se han descrito según el comportamiento biológico:
- Favorable: variante folicular/encapsulada: variante más común (33%), se parece al carcinoma folicular de tiroides, variante cribiforme/mórula, variante similar a Warthin.
- Menos favorable: variante sólida, variante esclerosante difusa.
- Agresivo: variante de células altas, variante de células columnares, variante de clavo.
Aspecto microscópico
Histológicamente el carcinoma papilar muestra “delicados tallos de células epiteliales”, lo que explica su nombre. Papila neoplásica con núcleo fibrovascular central revestido por células con diferenciación de células epiteliales foliculares y características nucleares únicas. La cromatina nuclear clara “ojo de Annie huérfana” y los surcos nucleares longitudinales, la superposición nuclear, las pseudoinclusiones intranucleares y los contornos nucleares irregulares son los hallazgos específicos del carcinoma papilar de tiroides. Los cuerpos de psammoma son comunes en el CPT y generalmente se observan dentro de las estructuras papilares o en el estroma tumoral, pero no en los folículos tumorales. Los cuerpos de psammoma representan un infarto focal y la punta muerta de la papila que está calcificada.(13)
Inmunohistoquímica: positivo para CK 7, PAX 8, TTF1, tiroglobulina, o negativo para CK20 y calcitonina.
Patología molecular: BRAF es el gen mutado más frecuente y ocurre en el 60% de los casos. Se han reconocido la mutación RAS y el reordenamiento del gen RET (RET/CPT).
Características radiográficas
Las imágenes del cuello de un paciente con carcinoma papilar de tiroides implican tanto el examen de la tiroides como una evaluación cuidadosa de los ganglios linfáticos regionales para detectar la presencia de metástasis.(17)
Ultrasonido
El carcinoma papilar dentro de la tiroides suele aparecer como una masa solitaria, generalmente de contorno irregular, ubicada en la región subcapsular y que demuestra vascularidad. Pueden estar presentes pequeñas regiones puntiformes de ecogenicidad que representan microcalcificaciones (cuerpos de psammoma).(5)
Las metástasis en los ganglios linfáticos tienen tendencia a cavitar totalmente (40%) y, aunque suelen ser múltiples, en una minoría de los casos (6%) puede estar presente un único ganglio por completo quístico. Suelen presentar tabiques, nódulos murales y paredes relativamente gruesas.
Aspiración con aguja fina
Cualquier nódulo tiroideo presenta un desafío diagnóstico, ya que hasta el 50% de la población general tendrá nódulos tiroideos de alguna descripción en la ecografía tiroidea de alta resolución. Con anterioridad ha habido una gran variación en la investigación de los nódulos tiroideos: algunos operadores aspiraban rutinariamente las lesiones tiroideas, mientras que otros usaban discriminadores tradicionales, como el tamaño, para decidir si proceder o no a la biopsia con aguja.(4)
Investigaciones recientes en América del Norte, Corea y Europa han demostrado que los discriminadores tradicionales no se correlacionan en forma adecuada con el cáncer de tiroides, que suele ser papilar. Ahora se han elaborado directrices para categorizar ampliamente los nódulos como benignos, indeterminados o sospechosos de malignidad, con un cambio de enfoque para observar las apariencias ecográficas en lugar del tamaño.
Tomografía
La TC es útil para determinar ciertas características nodulares, tales como la extensión, el tamaño, la densidad, la forma, el tipo realce ante la inyección de contraste y para estadificar la afectación de los ganglios linfáticos que tienden a tener:(10)
- Pérdida de la relación cortico-medular.
- Forma esférica.
- Componentes quísticos: 35%.
- Paredes nodulares gruesas: 40%.
- Septos: 60%.
- Calcificaciones
Resonancia magnética
La resonancia magnética, aunque probablemente más sensible que la TC, todavía está lejos de ser perfecta, con una sensibilidad de solo el 67%. Esto se debe en gran medida al hecho de que hasta la mitad de todos los ganglios afectados que se encuentran histológicamente después de la cirugía tienen <3 mm de diámetro.(12)
Como se mencionó con anterioridad, los ganglios tienden a volverse quísticos. El componente quístico tendrá una atenuación casi líquida. Aparecerá el componente metastásico sólido.
Las características generales de la señal incluyen:
- T1: hipointenso al músculo, mejora con la supresión de grasa.
- T2: hipointenso: 34%; isointenso; 45%, hiperintenso: 21%.
Medicina nuclear
El cáncer papilar de tiroides suele concentrar yodo radiactivo, pero no pertecnetato.
FDG-PET
Los nódulos tiroideos ávidos de FDG incidentales tienen un riesgo del 40% de ser una neoplasia maligna tiroidea primaria.
Tratamiento y pronóstico
El tratamiento implica tanto la resección quirúrgica como la administración de yodo radiactivo para las metástasis en los ganglios linfáticos.
El carcinoma papilar en general conlleva un pronóstico relativamente bueno con una tasa de supervivencia a 20 años de alrededor del 90%. La supervivencia a cinco años está cerca del 95%. Si el tumor se limita a la glándula, la mortalidad es inferior al 2,5%, y con extensión más allá de la glándula, hasta el 38%.(14)
Hay escasez de datos de alta calidad sobre el alcance de la cirugía requerida (lobectomía tiroidea vs. tiroidectomía total) para el cáncer papilar de tiroides de bajo riesgo. Una revisión sistemática reciente sugiere que el abordaje quirúrgico no afectó la supervivencia general.
Diagnóstico diferencial
Se deben considerar metástasis de otras neoplasias no tiroideas o en ausencia de ganglios linfáticos cervicales.
El diferencial incluye:
- Variantes quísticas de carcinoma de tiroides, para lo cual es útil la realización de lavado de tiroglobulina.
- Absceso incluyendo linfadenitis tuberculosa.
- Múltiples neurofibromas.
Sistema de clasificación Bethesda para PAAF
Comprende seis categorías de informes patológicos de la PAAF de tiroides y cada categoría está vinculada a un riesgo de malignidad.
Enfoque metodológico
Estudio de bajo riesgo: Categoría I de OMS. Según la ley Nacional (ANMAT) Guía de Buenas Prácticas Clínicas en Investigación en Salud, solo requiere protección de datos.
No requirió consentimiento informado. La confidencialidad de los datos personales de los pacientes estuvo protegida según la Ley 25.326, registro de datos, artículo 8°, resguardando datos personales y secreto profesional.
Diseño del proceso
Se realizó un estudio retrospectivo observacional de 139 pacientes con nódulos tiroideos detectados por ecografía en el Servicio de Diagnóstico por Imágenes del Hospital General de Agudos “José María Ramos Mejía” de la Ciudad Autónoma de Buenos Aires.
Se revisó el sistema de digitalización, archivo y gestión de imágenes médicas de 139 ecografías de tiroides entre los años 2022 y 2023. Revisadas antes de su informe (en el caso que fuesen efectuadas por médicos residentes en formación) por especialistas con experiencia de entre 15 y 35 años en ecografía tiroidea.
A su vez, dichos pacientes fueron derivados desde el Servicio de Endocrinología del mismo hospital para realización de PAAF bajo guía ecográfica.
Todas las punciones fueron efectuadas e informadas en nuestra institución y todos los resultados de la citopatología fueron revisados en el Servicio de Anatomía Patológica de este centro.
Las variables de estudio fueron: edad, sexo, características ecográficas del nódulo tiroideo, PAAF según Sistema Bethesda con estudio anatomopatológico definitivo.
Se utilizaron los programas informáticos MS Excel® 2010 y STATA SE 12.0 para la elaboración y consistencia de la base de datos, el análisis de esta y la confección de los gráficos.
Se determinaron estadísticas descriptivas adecuadas a cada variable según su escala de medición y distribución.
Desarrollo del trabajo
Perfil sociodemográfico de los pacientes
De los 139 pacientes registrados entre junio de 2022 y mayo de 2023, el 87% fue de sexo femenino y el 13% de sexo masculino (Gráfico 1). La media de edad fue de 54 años para varones y 56 años para mujeres, con un rango de 17 y 91 años (Tabla 1).
Criterios ecográficos
Al detectar un NT, su estudio ecográfico se basó en la evaluación de sus bordes, ecoestructura, tamaño, contenido interno (presencia de lesiones quísticas y/o calcificaciones) y vascularización. De acuerdo con pautas nacionales e internacionales se establecieron los criterios ecográficos sospechosos de malignidad (Tabla 2). Se asignó una puntuación con la posterior categorización según la probabilidad de malignidad (Tabla 3).
Técnica empleada en nuestro centro de PAAF bajo control ecográfico
Previa asepsia y antisepsia se realiza control ecográfico con equipo Philips ClearVue 850, con transductor lineal de alta frecuencia (7.5 MHz), se usa aguja de 23 o 25 G con jeringa de 5 ml.
La técnica empleada se llama “mano libre” y la realiza solo un operador. Obtiene la visualización de la aguja en tiempo real, con lo cual puede realizar correcciones del trayecto e incidir de manera directa en el nódulo.
Con una mano se toma el transductor y con la otra la aguja, se debe incidir el haz de ultrasonido perpendicular a la aguja. Cuando el transductor está encima del nódulo se incide hacia el lateral con la aguja, o si la aguja está perpendicular al nódulo se incide lateralmente con el transductor. Si el transductor está encima del nódulo, se incide con la aguja por el istmo, con lo cual se genera menos dolor y se evita el trayecto adyacente a los vasos del cuello. Entonces, si el nódulo está en el lóbulo derecho, se realiza inversión manual del transductor (mano izquierda) y la jeringa/aguja se tomará con la mano derecha. La obtención del material del NT se hará por capilaridad o aspiración.
Nuestra técnica demanda un mayor entrenamiento por parte del operador. Los procedimientos fueron realizados por diferentes operadores, además de contar con la asistencia de una patóloga en cada intervención para certificar la suficiencia del material.
Técnica de manos libres empleada en nuestro centro de PAAF bajo control ecográfico
Análisis de resultados
El promedio de tamaño de las lesiones evaluadas fue de 19 mm (cuyos rangos se establecieron entre 7 mm y 87 mm). El 95% de los casos (n = 132) presentaban nódulos mayores a 10 mm, y 99 pacientes presentaron contornos regulares (Gráfico 2).
Los nódulos fueron predominantemente sólidos e hipoecogénicos respecto al parénquima en un 29%, (n = 40). De ecoestructura heterogénea en un 24 % de los casos (n = 33). Se encontró que el 22% de lesiones sólidas (n= 30) se asociaban a la presencia de calcificaciones. El Gráfico 3 expone las características.
Respecto de los hallazgos ecográficos generales, se obtuvieron características sugestivas de malignidad en el 26% de casos en la categoría de baja probabilidad, 50% en probabilidad intermedia y 24% con alta probabilidad (Tabla 4).
Respecto del grupo de alto riesgo, el porcentaje de malignidad según la categoría de Bethesda fue: 4% para B. IV, 20% para V y 76% para VI (Tabla 5).
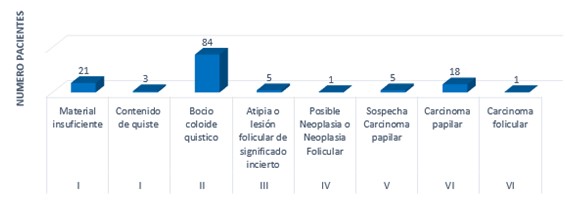
En cuanto a la determinación por PAAF y análisis por el Sistema Bethesda, hubo mayor frecuencia de casos dentro de las categorías I, II y IV, siendo estas 24 (17%), 84 (61%) y 19 (14%), respectivamente (Tabla 6).
Se determinó que en la categoría de Bethesda V y VI se comparte la presencia de criterios ecográficos similares, a través de los cuales se podrían deducir características sugestivas de malignidad en los nódulos tiroideos analizados. Dichas características se expresan a través de su frecuencia de presentación en nuestra población estudiada en el grafico 4.
La variedad predominante dentro de la patología tiroidea, según los informes de los resultados obtenidos en la anatomía patológica definitiva, fue el carcinoma papilar, en 18 pacientes (13%), y con menor frecuencia el carcinoma folicular, en 1 (1%), bocio multinodular en 84 (61%), entre otros (Gráfico 5).
Los resultados del análisis de la PAAF comparada con el estudio ecográfico arrojaron una sensibilidad del 79% y una especificidad del 99%, con un valor predictivo positivo (VPP) del 95% y un valor predictivo negativo (VPN) del 96%. Teniendo en cuenta los resultados definitivos de ecografía, se obtuvo una sensibilidad del 76% y especificidad del 34%, VPP del 26% y un VPN del 82% (Tabla 7).
Discusión y conclusiones
El estudio diagnóstico de los NT por medio de la ecografía y PAAF con su informe mediante el Sistema de Bethesda demostró ser confiable para evaluar el riesgo de malignidad tiroidea y a su vez orientar la indicación de tratamiento quirúrgico a los pacientes estudiados. Para mejorar los resultados se debe contar con un equipo multidisciplinario con experiencia en punciones, imagenología y anatomía patológica tiroidea.
El papel de la ecografía es fundamental en el diagnóstico y clasificación de los NT; hemos descrito criterios ecográficos mayores sugestivos de malignidad (nódulos sólidos, de contornos irregulares, tamaño >10 mm, hipoecoicos, con presencia de microcalcificaciones), presentes en los resultados de nuestro estudio en el grupo categorizado como “alto riesgo”, que se correlacionaron en función de los criterios citopatológicos pertenecientes a las categorías V y VI del Sistema Bethesda.
No obstante, se comparte el concepto emitido por otros autores, quienes afirman que por sí solo el criterio ecográfico tiene relativamente baja representación entre lesiones malignas y benignas, y será categórico realizar PAAF de nódulos sospechosos para optimizar la precisión diagnóstica.
No se documentaron complicaciones tras el procedimiento de PAAF de los NT en nuestra institución, por lo tanto, recomendamos la técnica de manos libres, ya que permite disminuir el disconfort de la intervención y el riesgo de complicación. Recomendamos obtener el material por aspiración, visualizar la glándula en plano axial e ingresar siempre desde el istmo.
Referencias bibliográficas
- Perez, S., Pineda, D., Garcia, S., Costilla, M. (2011). “Probability of malignancy in non-palpable thyroid nodules. Predictive value of color Doppler ultrasound and cytological correlation”. Rev. Colombiana de Radiología, 22(2), pp. 3170-7.
- Guindan, P., Palacios, C., Rubino, A. (2022). “Valor de la PAAF y el Sistema Bethesda en tumores de tiroides”. Pren. Méd. Argent, 108(4).
- Papini, R., Guglielmi, A., Bianchini, A., Crescenzi, S., Taccogna, F., Nardi, et al. (2002). “Risk of malignancy in nonpalpable thyroid nodules: predictive value of ultrasound and color-Doppler features”. J Endocrinol Metab., 87, pp. 1941-1946.
- Kim, D.W., Park, J.S., In, H.S., Choo, H.J., Ryu, J.H., Jung, S.J. (2012). “Ultrasound-based diagnostic classification for solid and partially cystic thyroid nodules”. AJNR Am J Neuroradiol., 33, pp. 1144-1149.
- Khurana, K.K., Richards, V.I., Chopra, P.S. et al. (1998). “The role of ultrasonography guided fine needle aspiration biopsy in the management of non palpable and palpable thyroid nodules”. Thyroid, 8, pp. 511-5.
- Haber, R.S. (2000). “Role of ultrasonography in the diagnosis and management of thyroid cancer”. Endocr Pract, 6, pp. 396-400.
- Haugen, B., Alexander, E., Bible, K. et al. (2015). “American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer”. Thyroid, 26(1), pp. 1-133.
- Franco Uliaque, C., Pardo Berdún, F., Laborda Herrero, R. et al. (2019). “Utilidad de la ecografía en la evaluación de los nódulos tiroideos”. Radiología, 58(5), pp. 380-388.
- Liu, X., Medici, M., Kwong, N. et al. (2016). “Bethesda Categorization of Thyroid Nodule Cytology and Prediction of Thyroid Cancer Type and Prognosis”. Thyroid, 26(2), pp. 256-261.
- Moon, H., Kwak, J., Choi, Y. et al. (2012). “How to Manage Thyroid Nodules With Two Consecutive Non-Diagnostic Results on Ultrasonography-Guided Fine-Needle Aspiration”. World Journal of Surgery, 36(3), pp. 586-592.
- Yip, L. (2014). “Thyroid Nodules ≥4 cm: Can Ultrasound and Cytology Reliably Exclude Cancer? Reply”. World Journal of Surgery, 38(6), pp. 1556-1557.
- Wunderbaldinger, P., Harisinghani, M., Hahn, P. et al. (2002). “Metástasis en ganglios linfáticos quísticos en el carcinoma papilar de tiroides”. AJR Soy J Roentgenol, 178(3), pp. 693-7. doi:10.2214/ajr.178.3.1780693.
- Takashima, S., Sone, S., Takayama, F. et al. (1998). “Carcinoma papilar de tiroides: diagnóstico por resonancia magnética de metástasis en los ganglios linfáticos”. AJNR Am J Neuroradiol, 19(3), pp. 509-13.
- Biersack, H.-J., Grünwald, F. (2005). Cáncer de tiroides, Springer.
- Doherty, G. (2009). Diagnóstico y Tratamiento Cirugía actual, 13a ed. McGraw-Hill Education.
- Kwak, J., Kim, E., Son, E. et al. (2007). “Carcinoma papilar de tiroides que se manifiesta únicamente como microcalcificaciones en la ecografía”. AJR Soy J Roentgenol,189(1), pp. 227-31. doi:10.2214/ajr.06.0750.
- Lyshchik, A., Drozd, V., Demidchik, Y., Reiners, C. (2005). “Diagnóstico del cáncer de tiroides en niños: valor de la escala de grises y el Power Doppler US”. Radiología, 235(2), pp. 604-13. doi:10.1148/radiol.2352031942.
- Wong, K., Ahuja, A. (2005). “Ultrasonido del cáncer de tiroides”. Imágenes del cáncer, 5(1), pp. 157-66. doi:10.1102/1470-7330.2005.0110.
- Hoang, J., Lee, W., Lee, M., Johnson, D., Farrell, S. (2007). “Características estadounidenses de la neoplasia maligna de tiroides: perlas y trampas”. Radiografías, 27(3), pp. 847-60; discusión, 861-5. doi:10.1148/rg.273065038.
- Chung, A., Tran, T., Brumund, K., Weisman, R., Bouvet, M. (2012). “Metástasis en la tiroides: una revisión de la literatura de la última década”. Tiroides, 22(3), pp. 258-68. doi:10.1089/thy.2010.0154.
- Perros, P., Boelaert, K., Colley, S. et al. (2014). “Directrices para el tratamiento del cáncer de tiroides”. Clin Endocrinol, 81, pp. 1-122. doi:10.1111/cen.12515.