Autor: Williams Ortega Gómez
Tutor: Dr. Gustavo San Martín
Resumen
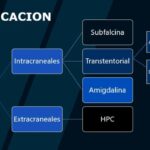
La hernia cerebral es el desplazamiento de tejido encefálico hacia compartimentos adyacentes por aumento de la presión intracraneal (PIC), clasificándose en intracraneales (subfalcina, transtentorial, amigdalina) y extracraneales (paradójica). La hernia paradójica cerebral (HPC), también llamada síndrome del colgajo hundido, es una complicación rara y grave de la craniectomía descompresiva. Se produce cuando la presión atmosférica supera la PIC, provocando herniación del cerebro hacia el lado opuesto al defecto quirúrgico. Generalmente ocurre tras drenaje de LCR, como en punciones lumbares o drenajes ventriculares. Clínicamente se manifiesta con alteración del nivel de conciencia, disfunción autonómica y signos de afectación del tronco encefálico. Es una urgencia neuroquirúrgica que requiere diagnóstico inmediato. En imagen, se observa hundimiento del colgajo, desplazamiento de la línea media y herniación subfalcina o transtentorial. La TC es útil por su rapidez y la RM por su mayor sensibilidad anatómica. Puede generar isquemia, necrosis, hidrocefalia y compresión vascular. Su diagnóstico precoz es fundamental para evitar una evolución fatal. Las causas generales de hernia incluyen tumores, hematomas, abscesos, edema y trombosis venosa. La HPC es poco descrita en literatura forense y algunas variantes no figuran en clasificaciones actuales. Su reconocimiento oportuno es clave para evitar consecuencias irreversibles. El presente trabajo busca describir un caso clínico de un paciente que presento HPC su diagnóstico y seguimiento a través de tomografía de encéfalo. A pesar de la alta mortalidad de esta patología vemos como en este caso el paciente logro evolucionar favorablemente.
Palabras clave: hernia paradójica, hernia cerebral, traumatismo craneoencefálico, hipertensión intracraneal.
Introducción
La hernia paradójica cerebral, también conocida como “síndrome de trepanación” o hernia del lado opuesto a la craniectomía descompresiva, es una complicación neurológica grave y poco común que puede ocurrir tras una craniectomía descompresiva. A diferencia de otras hernias cerebrales, esta entidad se caracteriza por un desplazamiento del tejido cerebral hacia el lado opuesto del defecto óseo, en ausencia de un aumento evidente de la presión intracraneal, y generalmente inducido por cambios en la presión atmosférica relativa o pérdida de líquido cefalorraquídeo (LCR).(1)
La craniectomía descompresiva se ha convertido en una herramienta terapéutica valiosa en el manejo del edema cerebral refractario, particularmente en el contexto de traumatismo craneoencefálico, infartos malignos hemisféricos y hemorragias intracerebrales. No obstante, sus complicaciones, aunque infrecuentes, pueden ser devastadoras. Entre estas, la hernia paradójica representa una urgencia neuroquirúrgica que puede desencadenar deterioro neurológico abrupto, coma e incluso muerte si no es reconocida y tratada a tiempo.(2, 3)
El término “paradójico” se utiliza para resaltar el comportamiento clínico contrario al esperado: en vez de un desplazamiento del cerebro por hipertensión intracraneal, ocurre una succión del contenido cerebral hacia el defecto óseo. Esta situación se ha relacionado con punciones lumbares, drenajes de LCR y posiciones que favorecen una presión negativa intracraneal.(4)
Los mecanismos fisiopatológicos de esta condición aún no están completamente dilucidados, pero se presume que la ausencia del hueso craneal crea un gradiente de presión entre el ambiente extracraneal y el interior del cráneo, que se exacerba con la pérdida de LCR o con posturas en bipedestación prolongadas. Esto puede provocar colapso hemisférico, compresión del tallo cerebral y desplazamiento de estructuras neuroanatómicas hacia zonas de menor presión.(5)
La identificación clínica puede ser compleja, ya que los síntomas pueden simular un deterioro por edema cerebral o infarto. El diagnóstico se confirma con neuroimagen, especialmente tomografía computarizada, donde se observa colapso del hemisferio cerebral subyacente al defecto y desplazamiento contralateral de las estructuras de la línea media.(6)
Dado lo infrecuente del cuadro, los reportes de casos han sido fundamentales para mejorar su reconocimiento y manejo. El tratamiento urgente suele implicar colocación del paciente en decúbito, infusión de líquidos, cierre del drenaje de LCR si está presente, y en muchos casos, realización temprana de cranioplastia para restaurar la integridad del cráneo y reequilibrar las presiones intracraneales.(7)
Este trabajo presenta el reporte de un caso clínico de hernia paradójica cerebral posterior a una craniectomía descompresiva, con revisión de la literatura y análisis de los factores contribuyentes, manejo agudo y evolución clínica. A través de esta experiencia, se espera aportar a la literatura médica local una descripción detallada de esta entidad para mejorar su identificación y tratamiento oportuno en contextos similares.
Justificación
La hernia paradójica cerebral es una complicación infrecuente y potencialmente letal, cuya sospecha clínica depende en gran medida del conocimiento previo del cuadro. Dada la escasa disponibilidad de estudios epidemiológicos y la dependencia de reportes aislados para su caracterización, resulta fundamental documentar y analizar casos que contribuyan a un mejor entendimiento de su fisiopatología, presentación clínica y tratamiento.
El presente trabajo busca fortalecer la vigilancia neurológica en pacientes sometidos a craniectomía descompresiva, promover el reconocimiento precoz de esta entidad, y fomentar estrategias terapéuticas basadas en la evidencia disponible. Asimismo, tiene valor como aporte académico en el contexto de la formación médica continua y actualización en neurocirugía y cuidados intensivos neurológicos.
Estado del arte
Los estudios sobre hernia paradójica cerebral son escasos y mayormente limitados a reportes de casos y series pequeñas. Revisiones sistemáticas como la de Ashayeri et al.(2) y casos clínicos documentados por autores como Honeybul(3) y Martínez-Lage(7) han permitido establecer patrones diagnósticos y terapéuticos. Sin embargo, la literatura aún carece de consenso respecto a protocolos estándar para su manejo, lo que resalta la importancia de cada nuevo caso reportado.
Marco teórico
Historia y definición
La hernia paradójica es una entidad clínica relativamente rara y poco reconocida, que fue descrita por primera vez en la literatura médica moderna a finales de los años noventa y principios del 2000, en el contexto del manejo neuroquirúrgico posterior a una craniectomía descompresiva.(8) Esta técnica, empleada para aliviar la presión intracraneal en pacientes con trauma craneoencefálico o infarto cerebral maligno, crea un defecto en el cráneo que altera el equilibrio normal de presiones en el encéfalo. Paradójicamente, este mismo procedimiento puede llevar a una herniación cerebral hacia el defecto óseo en ausencia de hipertensión intracraneal, un fenómeno contrario a la fisiopatología clásica de las hernias cerebrales.(9)
El término “paradójica” se utiliza porque este tipo de herniación ocurre no por exceso de presión intracraneal, como en el caso de la hernia subfalcina, transtentorial o tonsilar, sino por presión atmosférica externa superior a la intracraneal, lo cual genera una succión progresiva del encéfalo hacia el sitio de la craniectomía, acompañada por colapso del colgajo cutáneo y desplazamiento de estructuras profundas.(10)
Las primeras publicaciones clínicas sobre hernia paradójica surgieron como reportes de caso en pacientes que se deterioraban neurológicamente tras procedimientos como la punción lumbar, el drenaje de LCR, o simplemente por cambios posturales. En 2011, Honeybul y Ho describieron la condición en una serie clínica de pacientes sometidos a craniectomía, identificándola como una complicación tardía potencialmente mortal si no se trata de forma inmediata.(11)
Diferencias con otras hernias cerebrales
A diferencia de las hernias cerebrales clásicas (subfalcina, transtentorial, tonsilar), que ocurren por aumento de la presión intracraneal que empuja el cerebro contra estructuras óseas rígidas, la hernia paradójica se produce por el efecto inverso: un gradiente de presión negativo que “tira” del cerebro hacia el defecto. Además, en las hernias clásicas, el tratamiento se enfoca en disminuir la presión intracraneal, mientras que en la hernia paradójica el tratamiento consiste en aumentarla (reposicionar al paciente, suspender drenajes, rehidratar y realizar cranioplastia).
Anatomía relevante
Comprender la anatomía implicada en la hernia paradójica es fundamental, ya que la alteración de las presiones intracraneales depende directamente de las relaciones anatómicas entre el encéfalo, el cráneo, el tentorio y el sistema de líquido cefalorraquídeo (LCR).
Cráneo
El cráneo actúa como un contenedor rígido no distensible que protege al encéfalo. Está compuesto por huesos planos que, en condiciones normales, mantienen la presión intracraneal dentro de un rango fisiológico (5–15 mmHg). La craniectomía descompresiva implica la remoción quirúrgica de una porción ósea, lo que expone al cerebro a variaciones de presión atmosférica externas.(12)
Tentorio del cerebelo
Es una lámina dural que separa el compartimento supratentorial (lóbulos cerebrales) del infratentorial (cerebelo y tronco encefálico). Tiene una abertura denominada incisura tentorial, por donde puede ocurrir herniación de estructuras como el uncus o el cerebelo. Aunque no se ve directamente afectado en la hernia paradójica, su integridad puede verse comprometida si el desplazamiento del encéfalo es suficientemente grande.(11)
Presión intracraneal y sistema de LCR
Según la doctrina de Monro-Kellie, el contenido intracraneal se mantiene en equilibrio constante entre tres componentes: parénquima cerebral (80%), sangre (10%) y LCR (10%). Una disminución brusca del volumen de LCR (por punción lumbar o drenaje ventricular) sin cráneo completo puede causar un colapso del sistema, facilitando el hundimiento del parénquima hacia el defecto óseo.(13)
El LCR normalmente se produce en los plexos coroideos, circula por los ventrículos, sale al espacio subaracnoideo y es reabsorbido en las granulaciones aracnoideas. Esta dinámica mantiene la flotación del encéfalo y amortigua los movimientos. Cuando se interrumpe (por fístulas, derivaciones, o excesiva eliminación), el cerebro pierde soporte y puede moverse con mayor facilidad hacia zonas de menor presión.(15)
Así, la combinación de un cráneo abierto y pérdida de LCR crea el escenario anatómico y fisiológico ideal para la aparición de una hernia paradójica.
Epidemiología
Epidemiología de la hernia paradójica
La hernia paradójica cerebral es una entidad neurológica infrecuente, descrita principalmente en pacientes sometidos a craniectomía descompresiva. Su prevalencia global no está claramente establecida debido a su rareza, pero se estima que ocurre en aproximadamente el 6% al 16% de los pacientes que sobreviven a una craniectomía descompresiva por traumatismo craneoencefálico (TCE) o accidentes cerebrovasculares malignos.(15)
A nivel mundial, los estudios más significativos provienen de centros de neurocirugía en países de altos ingresos, donde la craniectomía descompresiva se ha vuelto una práctica estándar en el manejo de la hipertensión endocraneana refractaria. En una revisión multicéntrica europea, se observó que la hernia paradójica se presentó con mayor frecuencia en pacientes que tardaron más tiempo en recibir una cranioplastia, especialmente en aquellos con una ventana ósea amplia.(16)
En América Latina, los reportes son escasos y en su mayoría provienen de estudios de caso o series pequeñas. En Colombia, por ejemplo, Ramírez et al. reportaron dos casos de hernia paradójica en un hospital universitario entre 2015 y 2020, destacando el retraso en la realización de la cranioplastia como un factor común.(17) En Brasil y México, también se han descrito casos aislados con desenlaces variables, dependiendo de la rapidez del diagnóstico y manejo.(15)
En Argentina, la literatura es aún más limitada. Un estudio retrospectivo del Hospital El Cruce entre 2014 y 2021 reportó un caso documentado de hernia paradójica entre 37 pacientes sometidos a craniectomía descompresiva por TCE grave. En dicho caso, el paciente desarrolló signos clínicos de deterioro neurológico por desplazamiento cerebral ipsilateral a la craniectomía, sin evidencia de hipertensión endocraneana, confirmando el diagnóstico por tomografía axial computarizada.(18)
La subnotificación, la falta de protocolos diagnósticos estandarizados y el acceso desigual a imágenes de alta resolución son factores que probablemente influyen en la baja detección de esta entidad en países latinoamericanos. El reconocimiento temprano es crucial, ya que la intervención quirúrgica oportuna puede revertir el cuadro clínico.
Clasificación de las hernias cerebrales
Las hernias se clasifican en seis categorías:
- Hernia subfalcina (cingulada).
- Hernia transtentorial descendente (uncal).
- Hernia transtentorial ascendente.
- Hernia tonsilar.
- Hernia transcalvarial.
- Hernia paradójica.
Hernia subfalcina (cingulada)
La hernia subfalcina es la forma más común de herniación cerebral. Consiste en el desplazamiento del giro cingulado del lóbulo frontal medial bajo la hoz del cerebro, generalmente hacia el lado contralateral. Este fenómeno ocurre como consecuencia del aumento de la presión intracraneal en un hemisferio cerebral, ya sea por edema, hemorragia, masa tumoral o infarto extenso.(20)
Fisiopatología
La presión ejercida empuja el tejido cerebral por debajo de la hoz del cerebro (falx cerebri), lo cual puede comprimir la arteria cerebral anterior (ACA) y ocasionar infartos en la región medial del lóbulo frontal. Esto genera déficits motores en miembros inferiores, dada la representación somatotópica de esta zona.(20)
Clínica
- Debilidad contralateral (más acentuada en extremidades inferiores).
- Cambios en el estado de conciencia.
- En casos graves, signos de isquemia cerebral.
- Puede evolucionar a otras formas más severas de hernia si no se trata.
Diagnóstico
Se realiza por tomografía axial computarizada (TAC) o resonancia magnética (RMN). En la imagen se observa el desplazamiento de estructuras de la línea media, especialmente el giro cingulado. Puede haber compresión del sistema ventricular contralateral.(20)
Tratamiento
El tratamiento es etiológico: reducir la presión intracraneal mediante medidas médicas (manitol, hiperventilación, sedación) o quirúrgicas (drenaje, craniectomía).(20)
Hernia transtentorial descendente (uncal)
La hernia transtentorial descendente, también conocida como hernia uncal, ocurre cuando el uncus del lóbulo temporal (porción medial) se desplaza a través de la incisura del tentorio hacia el compartimento infratentorial. Este tipo de hernia es potencialmente mortal debido a la compresión del tallo cerebral, especialmente del mesencéfalo, estructuras del sistema reticular activador ascendente (SRAA) y el tercer par craneal (nervio oculomotor).(21)
Fisiopatología
El desplazamiento del uncus genera compresión del mesencéfalo, lo que puede provocar:
- Compresión del nervio oculomotor ipsilateral: midriasis y ptosis.
- Compresión de la arteria cerebral posterior: infartos occipitales.
- Compresión de la pedúnculo cerebral contralateral: hemiparesia (paradoja de Kernohan).
- Compromiso del tronco encefálico: pérdida progresiva del nivel de conciencia y muerte cerebral si no se revierte.(22)
Clínica
- Midriasis ipsilateral arreactiva (por parálisis del III par).
- Hemiparesia contralateral (o en el mismo lado si hay efecto Kernohan).
- Disminución del nivel de conciencia.
- Signos vitales alterados en fases avanzadas (triada de Cushing).
Diagnóstico
- TAC de cráneo: desplazamiento del uncus a través del tentorio, borramiento de cisternas perimesencefálicas, colapso del sistema ventricular.
- RMN cerebral: más sensible para evaluar isquemia y compresión del tallo.
Tratamiento
- Estabilización inicial: vía aérea, ventilación, control hemodinámico.
- Reducción de presión intracraneal: manitol, sedación, hiperoxia, posición elevada de la cabeza.
- Tratamiento quirúrgico urgente si hay hematoma o lesión de masa.
Hernia transtentorial ascendente
La hernia transtentorial ascendente es una forma poco frecuente de herniación cerebral que ocurre cuando estructuras de la fosa posterior, especialmente el cerebelo, ascienden a través de la incisura tentorial hacia el compartimento supratentorial. Generalmente se produce por lesiones que generan aumento de presión en la fosa posterior, como hemorragias cerebelosas, tumores o hidrocefalia obstructiva.(1)
Fisiopatología
La presión generada en la fosa posterior empuja las estructuras del cerebelo hacia arriba a través de la incisura tentorial. Esto puede comprimir el mesencéfalo y estructuras del tronco encefálico, afectando el flujo de líquido cefalorraquídeo (LCR) y la perfusión cerebral. Es una forma grave y rápidamente progresiva de hernia, con alta mortalidad si no se interviene de manera urgente.(2)
Clínica
- Alteración del nivel de conciencia.
- Vómito en proyectil.
- Rigidez de nuca o signos meníngeos.
- Disfunción del tallo cerebral: alteraciones pupilares, respiratorias y hemodinámicas.
- En casos avanzados: coma y muerte cerebral.
Diagnóstico
- TAC cerebral: desplazamiento ascendente del cerebelo, borramiento de cisternas cuadrigémino y supracerebelosas, hidrocefalia por compresión del acueducto de Silvio.
- RMN cerebral: útil para evaluar isquemia del tallo cerebral.
Tratamiento
- Medidas urgentes para reducir la presión intracraneal: manitol, hiperventilación, elevación cefálica.
- Drenaje ventricular externo si hay hidrocefalia.
- Evacuación quirúrgica del hematoma o tumor que genera la presión.
- Descompresión de fosa posterior si es necesaria.
Hernia tonsilar
La hernia tonsilar, también conocida como herniación a través del foramen magno, es una emergencia neurológica crítica. Se produce cuando las amígdalas cerebelosas se desplazan hacia abajo, atravesando el foramen magno y comprimiendo estructuras vitales del bulbo raquídeo y la médula espinal cervical. Es una causa frecuente de muerte súbita en el contexto de hipertensión endocraneana o lesiones de la fosa posterior.(1)
Fisiopatología
La presión intracraneal elevada, sobre todo en la fosa posterior, empuja las amígdalas cerebelosas hacia el canal espinal. Esto causa compresión del bulbo raquídeo, interfiriendo con los centros respiratorios y cardiovasculares, y del conducto del LCR, lo que puede agravar la hidrocefalia.
Frecuentemente es secundaria a:
- Hemorragia cerebelosa.
- Tumores infratentoriales.
- Edema cerebral difuso.
- Meningitis
- Hidrocefalia no tratada.
Clínica
- Bradipnea o apnea.
- Bradicardia.
- Hipertensión arterial (triada de Cushing).
- Pupilas fijas o arreactivas.
- Rigidez de nuca.
- Coma profundo.
- Muerte si no se interviene rápidamente.
Diagnóstico
- TAC de cráneo: desplazamiento caudal de las amígdalas cerebelosas a través del foramen magno, borramiento de cisternas basales.
- RMN: útil para evaluar extensión de isquemia del tronco cerebral.
Tratamiento
- Medidas inmediatas para reducir la presión intracraneal.
- Intubación y ventilación mecánica.
- Administración de manitol o solución hipertónica.
- Cirugía urgente: craniectomía suboccipital para descomprimir la fosa posterior.
- Derivación ventricular externa si hay hidrocefalia asociada.
Hernia transcalvarial
La hernia transcalvarial es el desplazamiento del tejido cerebral a través de un defecto en el cráneo, ya sea traumático, quirúrgico o espontáneo. También se le conoce como “herniación externa” y es fácilmente visible o palpable como una protrusión del parénquima cerebral fuera del contorno craneal. Aunque puede ser benigna, en algunos casos se asocia a deterioro neurológico progresivo por atrapamiento cortical o compresión vascular.(1)
Fisiopatología
Ocurre cuando hay un defecto óseo en el cráneo (por ejemplo, tras una craniectomía descompresiva), y el cerebro, por efecto de la presión intracraneal o la gravedad, protruye hacia el exterior. Puede complicarse con:
- Isquemia cortical por atrapamiento.
- Hemorragias subgaleales.
- Infecciones si el tejido está expuesto.
- Formación de higromas subgaleales o hematomas.
Causas
- Posquirúrgicas: craniectomía descompresiva (la más frecuente).
- Traumáticas: fracturas abiertas con pérdida de tejido óseo.
- Espontáneas: raras, en casos de presión intracraneal extrema con defecto craneal previo.
Clínica
- Abultamiento pulsátil o no pulsátil en el sitio del defecto craneal.
- Dolor local o cefalea.
- Focalización neurológica si hay atrapamiento cortical.
- Hundimiento posterior (síndrome del colgajo hundido) si disminuye la presión intracraneal.
Diagnóstico
- Inspección física: abultamiento visible.
- TAC o RMN: muestran la salida del parénquima a través del defecto craneal.
Tratamiento
- Observación: si es leve y sin síntomas.
- Vendaje compresivo o casco protector: temporalmente.
- Cranioplastia: definitiva, para restaurar la barrera ósea y prevenir complicaciones.
- Urgencia quirúrgica: si hay deterioro neurológico por atrapamiento.
Hernia paradójica
Definición y característica
La hernia paradójica es una forma poco común y potencialmente letal de herniación cerebral que ocurre en presencia de presión intracraneal baja, típicamente luego de una craniectomía descompresiva. A diferencia de otras hernias cerebrales que ocurren por hipertensión intracraneal, esta se presenta cuando la presión atmosférica externa excede la presión intracraneal, causando un desplazamiento del encéfalo hacia el defecto óseo y estructuras profundas del cráneo.(1)
Fisiopatología
Tras una craniectomía, el encéfalo queda parcialmente desprotegido por la ausencia del hueso craneal. En condiciones normales, la presión intracraneal, la presión del líquido cefalorraquídeo (LCR) y la protección ósea mantienen el encéfalo en equilibrio. Sin embargo, si el paciente desarrolla hipovolemia, fuga de LCR (por punción lumbar o drenaje ventricular), o pérdida de volumen cerebral (por edema en resolución), se genera un vacío que permite el hundimiento del colgajo cutáneo y el desplazamiento del cerebro hacia el defecto.
Este colapso puede traccionar estructuras intracraneales y generar:
- Herniación subfalcina ipsilateral.
- Desplazamiento del mesencéfalo.
- Compresión vascular.
- Isquemia cerebral focal o difusa.
Es especialmente peligrosa por su presentación insidiosa y diagnóstico clínico-radiológico difícil si no se sospecha activamente.(2)
Factores predisponentes
- Craniectomía extensa (mayor a 12 cm).
- Punción lumbar reciente.
- Drenaje de LCR
- Posición sedente prolongada.
- Presión atmosférica elevada (por cambios posturales.)
- Hidrocefalia resuelta abruptamente.
Clínica
Los síntomas pueden aparecer en minutos u horas tras un cambio postural o una intervención (como drenaje lumbar):
- Hundimiento progresivo del colgajo quirúrgico.
- Déficit motor (hemiparesia contralateral).
- Deterioro del nivel de conciencia.
- Pupilas asimétricas.
- Hipotensión, bradicardia (si hay compresión de tronco).
El colgajo hundido es un signo físico clave, aunque puede pasar desapercibido si no se revisa minuciosamente.(3)
Diagnóstico
El diagnóstico es clínico-radiológico. La sospecha se basa en la historia de craniectomía reciente y el cuadro neurológico agudo con colapso visible del colgajo.
Tomografía axial computarizada (TAC):
- Hundimiento del tejido cerebral hacia el defecto óseo.
- Desplazamiento de la línea media.
- Colapso ventricular ipsilateral.
- En algunos casos, signos de hernia subfalcina o compresión del tronco.
Resonancia magnética (RMN):
- Puede mostrar isquemia en regiones profundas.
- Más sensible que TAC para lesiones del tronco encefálico.
Tratamiento
El tratamiento debe ser urgente y enfocado a restaurar la presión intracraneal. Incluye:
- Reposicionamiento inmediato en decúbito supino o Trendelemburg leve, para aumentar presión venosa cerebral y evitar colapso.
- Suspensión de cualquier drenaje de LCR.
- Hidratación intravenosa intensiva para aumentar el volumen intracraneal.
- Oxigenoterapia y monitoreo neurológico estrecho.
- Cranioplastia temprana: es el tratamiento definitivo. El cierre del defecto craneal permite restaurar el equilibrio de presiones y resolver el cuadro. En casos severos, se realiza de emergencia.(4, 5)
Pronóstico
El pronóstico depende del tiempo de evolución. Si se trata precozmente, los síntomas suelen ser reversibles y la recuperación neurológica puede ser completa. En casos donde hay isquemia establecida o herniación avanzada, puede haber secuelas neurológicas graves o muerte.
La prevención es clave. Se recomienda:
- Evitar punciones lumbares o drenajes sin valorar el riesgo.
- Monitoreo posicional de pacientes poscraniectomía.
- Programar la cranioplastia de forma oportuna (no más allá de 12 semanas, si es posible).(6)
1. Medidas iniciales (manejo agudo):
- Colocar al paciente en decúbito supino o en posición de Trendelenburg. Esto favorece el retorno venoso cerebral y contrarresta el gradiente de presión negativa generado por la bipedestación.
- Suspender inmediatamente cualquier drenaje de LCR, ya sea por punción lumbar, drenaje ventricular externo o derivación. De ser necesario, pinzar o retirar el sistema de drenaje.
- Administrar líquidos intravenosos para aumentar el volumen intravascular y la presión de perfusión cerebral.
- Evitar sedantes que puedan enmascarar el deterioro neurológico y facilitar el monitoreo.
Estas acciones suelen generar una mejoría clínica significativa en minutos u horas si se aplican correctamente.
2. Medida definitiva: cranioplastia
La cranioplastia precoz es el tratamiento definitivo más eficaz. Consiste en la reparación quirúrgica del defecto óseo con injerto autólogo o material sintético. Al restaurar la caja craneana, se normaliza el gradiente de presión entre el espacio intracraneal y el ambiente, y se reduce el riesgo de nuevas herniaciones.
Estudios han demostrado que la cranioplastia no solo revierte los síntomas neurológicos agudos, sino que mejora el flujo sanguíneo cerebral, la dinámica del LCR y la función neurológica a largo plazo.(6, 7)
3. Monitoreo y seguimiento
El paciente debe ser monitorizado en una unidad de cuidados intensivos neurológicos, con control estricto de signos vitales, nivel de conciencia, presión intracraneal (si es posible) y función respiratoria.
En todos los casos debe mantenerse una vigilancia clínica activa ante cualquier signo de recurrencia, sobre todo si persisten factores predisponentes.
Objetivos
Objetivo general
Describir el caso clínico de un paciente con hernia paradójica cerebral, seguimiento y evolución a través de una herramienta de imagen muy valiosa que es la tomografía de encéfalo. A demás de destacar en los síntomas, signos y tratamiento de esta patología.
Objetivos específicos
- Identificar las características de las entidades que ocasionan la hernia paradójica cerebral.
- Determinar el perfil clínico, el diagnóstico imagenológico y los factores predisponentes de la patología de hernia paradójica cerebral.
Metodología
Este trabajo se desarrolló bajo la modalidad de reporte de caso clínico descriptivo, con el objetivo de documentar de manera detallada la evolución, complicaciones, tratamiento y desenlace clínico de un paciente con diagnóstico de hernia paradójica cerebral secundaria a craniectomía descompresiva por traumatismo craneoencefálico.
Diseño del estudio
Se trata de un estudio observacional, descriptivo y retrospectivo de un solo paciente. La información fue recopilada mediante la revisión de la historia clínica electrónica del paciente internado en un hospital de tercer nivel de atención, incluyendo: antecedentes, evolución diaria, informes quirúrgicos, exámenes complementarios, imágenes diagnósticas (TAC de cráneo), procedimientos realizados y notas de los distintos servicios intervinientes.
Criterios de inclusión
Paciente de sexo masculino, mayor de edad.
Diagnóstico confirmado de hernia paradójica cerebral documentada por imágenes.
Intervenido previamente con craniectomía descompresiva por trauma craneal.
Seguimiento clínico documentado hasta su traslado a sala de cuidados intermedios.
Fuentes de información
La información se obtuvo de registros médicos institucionales, informes de tomografía computada, evolución clínica diaria y procedimientos realizados. Se conservaron los principios de confidencialidad y anonimato del paciente en cumplimiento de las normas éticas y legales vigentes.
Aspectos éticos
El presente trabajo fue elaborado respetando los principios éticos de la investigación clínica en seres humanos según la Declaración de Helsinki. Se mantuvo en todo momento la confidencialidad y anonimato del paciente, omitiendo cualquier dato identificatorio. Al tratarse de un estudio retrospectivo y observacional sin intervención directa sobre el paciente, no se requirió consentimiento informado adicional para su publicación.
Reporte de caso
Enfermedad actual:
Paciente de sexo masculino de 26 años, sin antecedentes patológicos, presentaba lesión corto punzante en región parietal derecha derivado de centro periférico (HDI Don Torcuato), en contexto de agresión por terceros a Hospital V. De Martínez.
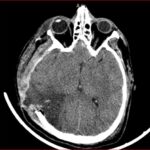
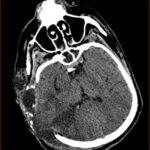
La tomografía de ingreso realizada en HDI 04/09/2022 mostró fractura craneal, hundimiento, hematoma subdural agudo.

Durante su estancia hospitalaria en Unidad de Terapia Intensiva (UTI) presentó en un principio múltiples infecciones, cumpliendo diversos esquemas antibióticos dirigidos, encefalopatía hipóxico anóxica y neumotórax grado II bilateral, Trombosis Venosa Profunda (TVP) en miembro superior izquierdo anticoagulado con Heparina de Bajo Peso Molecular. La endoscopia respiratoria, fibrobroncoscopia realizada el 04/11/22, evidencia de fístula traqueo esofágica. Mientras que el día 18/11/22 se produjo la realización de gastrostomía de descarga más yeyunostomía para alimentación enteral y el 25/11/22 se le realiza al paciente una traqueostomía.

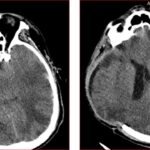
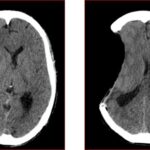
La situación actual del paciente indica que se encuentra en sala de cuidados intermedios, realiza rehabilitación kinesio-respiratoria y motora, por polineuropatía del enfermo crítico.
Discusión
La hernia paradójica cerebral es una patología poco frecuente que se presenta cuando la presión atmosférica supera la presión intracraneana en pacientes que ha presentado trauma craneoencefálico con hematomas secundarios que han sido sometidos a craniectomía descompresiva u otras patologías que favorecen la presión negativa intracraneal que ha requerido de este procedimiento quirúrgico.
En este caso se observa que el paciente paso por múltiples tratamientos e intervenciones quirúrgicas todas consecuentes de su TCE y el hematoma subdural inicial que al final lo llevan al desarrollo de una hernia paradójica cerebral, si bien es una patología que implica una alta mortalidad el paciente logro sobreponerse y pasar al área de cuidados intermedios.
La hernia paradójica cerebral representa una complicación poco frecuente pero clínicamente significativa en pacientes sometidos a craniectomía descompresiva, especialmente cuando se presentan factores agravantes como pérdida de líquido cefalorraquídeo (LCR), deshidratación, infecciones, presión negativa intracraneal o postura prolongada en bipedestación.(12)
En este caso, el paciente desarrolló una hernia paradójica secundaria semanas después de la intervención quirúrgica inicial, manifestándose por colapso del parénquima cerebral bajo el defecto óseo y desviación de la línea media, hallazgos característicos que fueron evidentes en la tomografía cerebral del 13 de enero. La cronología y evolución del cuadro clínico coincide con lo descrito en la literatura, donde este tipo de herniación puede aparecer de forma tardía y empeorar progresivamente si no es reconocida a tiempo.(13, 14)
Las múltiples complicaciones presentadas por el paciente, incluyendo infecciones sistémicas, trombosis venosa, fístula traqueoesofágica y ventilación prolongada, contribuyeron a un estado de hipotrofia cerebral y pérdida de presión intracraneal, lo que favorece el desplazamiento paradójico del tejido cerebral. En concordancia con estudios previos, la ausencia de cranioplastia precoz es un factor de riesgo clave para la aparición de esta entidad.(15, 16)
Este caso resalta la importancia de realizar un seguimiento clínico e imagenológico estrecho en pacientes poscraniectomía, así como la necesidad de valorar tempranamente la realización de la cranioplastia, especialmente ante síntomas neurológicos nuevos o hundimiento visible del colgajo cutáneo.(17, 18)
Desde una perspectiva terapéutica, el manejo inicial incluye medidas conservadoras como la posición en decúbito o Trendelenburg, suspensión del drenaje de LCR y optimización de la presión arterial y volemia. Sin embargo, la cranioplastia sigue siendo el tratamiento definitivo, capaz de revertir el colapso cerebral, restaurar la dinámica del LCR y prevenir secuelas neurológicas a largo plazo.(19, 20)
Este caso contribuye a la literatura regional sobre complicaciones neuroquirúrgicas, aportando evidencia clínica y radiológica de una evolución completa hacia hernia paradójica cerebral en un paciente joven, lo cual subraya la relevancia de la sospecha diagnóstica precoz y del tratamiento oportuno.(21, 22)
La hernia paradójica es una complicación rara, que se ha informado en pacientes que se sometieron a procedimientos de drenaje del líquido cefalorraquídeo (LCR) (por ejemplo, punción lumbar, drenaje ventricular externo, derivación ventriculoperitoneal y poscraniectomía).(1, 2)
Se ha postulado que la fisiopatología de la hernia paradójica es secundaria a un gran defecto de craniectomía que expone el contenido intracraneal a la presión atmosférica positiva externa. Con una reducción en la presión intracraneal después de la cirugía, el contenido intracraneal se desvía bajo un gradiente de presión lejos del sitio de la craniectomía. Ahí radica la razón por la cual los procedimientos de drenaje del LCR se realizan con poca frecuencia en pacientes después de la craniectomía, a menos que en circunstancias excepcionales.
Las características de presentación comunes incluyen un nivel deprimido de conciencia, inestabilidad autonómica, signos de liberación del tronco encefálico y déficits neurológicos focales. Sin embargo, los síntomas neurológicos sutiles a veces pueden ser difíciles de provocar en estos pacientes debido a déficits neurológicos preexistentes de insultos anteriores. Por lo tanto, una evaluación radiológica adecuada es crucial para establecer el diagnóstico. Los hallazgos de imágenes incluyen un colgajo de piel hundido con hernia del cerebro lejos del defecto de la craniectomía, lo que resulta en hernia subfalcina o transtentorial.(4)
La hernia paradójica es una emergencia neuroquirúrgica. Las opciones de tratamiento incluyen la administración de líquidos intravenosos (para aumentar la presión intracraneal), la detención de fugas de LCR (secundaria a los procedimientos recientes de drenaje de LCR) y la realización de una craneoplastia temprana.(4)
Conclusión
La hernia paradójica espontánea es una complicación rara después de la craniectomía. Sin embargo, el reconocimiento temprano de esta condición con tratamiento emergente es importante para evitar un resultado siniestro y en este caso los estudios de imagen como la tomografía de encéfalo juegan un papel muy importante en el diagnóstico de esta.
Los síndromes de hernia cerebral representan una emergencia neurológica común que pone en peligro la vida. Se manifiestan como complicaciones de múltiples condiciones patológicas diferentes. El historial del paciente y el escenario clínico son clave para hacer un diagnóstico preciso.
El radiólogo debe tener en cuenta que muchos de estos patrones de hernia pueden superponerse y que las complicaciones comunes incluyen la compresión de los nervios craneales, los espacios del LCR y los vasos sanguíneos.
La TC y la RM son las modalidades de imagen de elección para establecer el diagnóstico, guiar las decisiones terapéuticas y determinar el pronóstico
Bibilografía
- Annan, M., De Toffol, B., Hommet, C., Mondon, K. (2015). Sinking skin flap syndrome (or syndrome of the trephined): a review. Br J Neurosurg, 29(3), 314–318.
- Ashayeri, K., Jackson, E. M., Huang, J., Brem, H., Gordon, C. R. (2016). Syndrome of the trephined: a systematic review. Neurosurgery,79(4), 525–534.
- Honeybul, S. (2020). Complications of decompressive craniectomy. Front Neurol, 11, 529.
- Guerra, W. K., Gaab, M. R., Dietz, H., Mueller, J. U., Piek, J., Fritsch, M. J. (2000). Decompressive craniectomy in patients with traumatic brain injury: a review. Acta Neurochir Suppl, 76, 65–68.
- Yue, Q., Zhang, M., Gong, C., Zuo, Z. (2017). Paradoxical herniation after decompressive craniectomy: a literature review. Medicine (Baltimore), 96(47), e8897.
- Fodstad, H., Love, J. A., Ekstedt, J., Fridén, H., Liliequist, B. (2012). Effect of craniotomy on ICP. Acta Neurochir (Wien), 154(10), 1885–1891.
- Schwarz, S., Georgiadis, D., Aschoff, A., Schwab, S. (2002). Effects of decompressive craniectomy on cerebral oxygenation and metabolism. Neurology, 59(9), 147–148.
- Aarabi, B., Hesdorffer, D. C., Ahn, E. S., Aresco, C., Scalea, T. M., Eisenberg, H. M. (2006). Outcome following decompressive craniectomy for malignant swelling due to severe head injury. J Neurosurg,104(4), 469–479.
- Greenberg, M. S. (2020). Handbook of Neurosurgery. 9th ed. Thieme.
- Sahoo, R. K., Ghosh, S. (2013). Paradoxical herniation after lumbar puncture in patients with decompressive craniectomy. Neurol India, 61(2), 210–212.
- Honeybul, S., Ho, K. M. (2011). Long-term complications of decompressive craniectomy for head injury. J Neurotrauma, 28(6), 929–935.
- Olivecrona, M., Rodling-Wahlström, M., Naredi, S., Koskinen, L. O. (2010). Herniation following decompressive craniectomy: a paradoxical complication. Neurosurgery, 66(6), E1144–5.
- Ramírez, L., Quintero, B., Gómez, J. (2021). Hernia cerebral paradójica: reporte de dos casos clínicos. Rev Colomb Neurocir, 29(3), 198–203.
- Lima, L., Soares, D., Santos, E. (2018). Paradoxical brain herniation after decompressive craniectomy: case report. Arq Neuropsiquiatr, 76(5), 349–351.
- Sánchez-Rangel, R., Pérez-Rodríguez, G. (2020). Herniación paradójica tras craniectomía descompresiva: a propósito de un caso. Gac Med Mex, 156(3), 259–261.
- Gutiérrez, M., Álvarez, S., Fernández, A. (2022). Hernia cerebral paradójica: reporte de un caso. Arch Argent Neurocir, 38(2), 97–101.
- Adams, R. D., Victor, M., Ropper, A. H. (2009). Principles of Neurology. 9th ed. McGraw-Hill.
- Brain Trauma Foundation (2016). Guidelines for the management of severe traumatic brain injury J Neurotrauma, 33(1), 1–82.
- Munakomi, S., Das, J. (2024). Herniation Syndromes. In: StatPearls [Internet]. Treasure Island (FL), StatPearls Publishing.
- Ropper, A. H., Samuels, M. A., Klein, J. P. (2014). Adams and Victor’s Principles of Neurology. 10th ed. McGraw-Hill.
- Munakomi, S., Das, J. (2024). Tonsillar Herniation. In: StatPearls [Internet]. Treasure Island (FL), StatPearls Publishing.
- Levy, M. L., Masri, L. S., Lavine, S. D. (2010). Transcalvarial brain herniation: clinical and radiological features. Neurosurg Rev, 33(4), 511–517.