Autores
Dr. Maicol Andrés Trujillo; Dra. María Valeria Arch; Dra. María Belén Campagno; Dra. Marta Luján Kura (Hospital Militar Central, Capital Federal, Argentina)
INTRODUCCIÓN
Se calcula que en 2012 murieron a causa de enfermedades cerebro-cardio-vasculares unas 17,5 millones de personas, lo cual representa un 31% de todas las muertes registradas en el mundo; de estas muertes, 7,4 millones se debieron a la cardiopatía coronaria y 6,7 millones a los accidentes cerebro vasculares (ACV)(1). En 2004, en Estados Unidos, el 17% de las muertes fue causado por stroke(2) (Gráfico 1).
El término “ictus” o “stroke” se refiere a la enfermedad cerebrovascular aguda y engloba de forma genérica a un grupo de trastornos que incluyen la isquemia cerebral, la hemorragia intracerebral y la hemorragia subaracnoidea. Estos trastornos se clasifican según su naturaleza en isquémicos (80%) y hemorrágicos (3). El 75% de los strokes acontecen en la población mayor de 65 años, con una mortalidad en el primer mes de evolución del 20%. Entre los principales factores de riesgo se encuentra la hipertensión arterial, la dislipidemia y el tabaquismo. Los mismos conllevan al desarrollo de ateromatosis, y la carotídea es la causante del 30% de los stroke isquémicos agudos (4).
Esta alta incidencia de stroke de origen carotídeo obliga al sistema de salud a encontrar un protocolo de detección de la enfermedad altamente sensible y específico; el estudio mediante Doppler color (DC) es el método de elección para el diagnóstico en la etapa inicial. De la misma manera, al identificar el problema y luego de someter al paciente a un procedimiento quirúrgico, se presentan complicaciones que rodean el síndrome de hiperperfusión cerebral, lo que genera en muchos casos condiciones clínicas y de discapacidad más severas a las presentadas al momento de la consulta. Por lo tanto, aparece la necesidad de usar el DC como método de diagnóstico de fácil acceso para calcular la reserva hemodinámica cerebral (RHC) y de forma indirecta la reactividad vasomotora, con el fin de establecer el riesgo de padecer futuras complicaciones, luego de realizar la cirugía de reperfusión carotídea.
El Doppler transcraneano (DTC) permite el estudio no invasivo de la circulación cerebral a través de la determinación de parámetros del flujo sanguíneo en las porciones proximales de los grandes vasos intracraneales. Es de bajo costo, no invasivo, rápido, reproducible y permite evaluar en tiempo real el estado hemodinámico cerebral. De esta manera se puede apreciar de forma directa la reactividad vasomotora cerebral (RVC) de la arteria cerebral media (ACM), anterior y posterior, en pacientes con enfermedad carotidea factible de angioplastia, mediante la exposición al paciente a CO2 o a medicamentos como la acetazolamida, para generar así un estrés hemodinámico cerebral que trae como consecuencia la dilatación de las grandes arterias intracerebrales y, a su vez, de la microcirculación, la cual es evaluada de forma indirecta.
Con estas evaluaciones se determina si el paciente cuenta o no con una adecuada RHC y, por lo tanto, una mayor resistencia a la revascularización y un menor riesgo de complicaciones.
OBJETIVO
Mostrar la técnica de realización del DTC para la evaluación de la RHC mediante la hipercapnia, en pacientes con enfermedad carotídea, determinando en parte el riesgo de complicaciones post-revascularización.
Marco teórico
La RHC es la capacidad residual de la circulación cerebral para poder incrementar el flujo sanguíneo cerebral (FSC), ante determinadas circunstancias, merced a la dilatación arteriolar (5). La capacidad de RHC depende tanto del estado de la circulación colateral como de la microcirculación. La RHC puede ser cuantificada mediante la valoración de los cambios en el FSC que se produce en respuesta a estímulos vasodilatadores, el fenómeno conocido como RVC (5).
En el sujeto sano, el FSC se autoregula entre 50-150 mm-Hg. El descenso de la tensión arterial (TA) y por tanto de la presión de perfusión determina una vasodilatación de las arteriolas cerebrales menor a 1 mm, para lograr así mantener el flujo sanguíneo cerebral al disminuir el gradiente de presión entre las arterias y las arteriolas (6). Esto se traduce en una disminución de la resistencia periférica y un aumento de la velocidad media de flujo en la arteria principal que nutre una red de arteriolas. En el caso de un ascenso de la TA ocurre un mecanismo inverso (RHC)(3) (Gráfico 2).
Las técnicas para evaluar la RVC se usan en pacientes sintomáticos y asintomáticos con estenosis u oclusión carotídea, enfermedad cerebral de pequeños vasos, traumatismos craneocefálico, y hemorragia subaracnoidea (HSA) (6). En pacientes con estenosis de carótida interna sintomática y hemodinámicamente significativa (>70%), la RVC de la ACM ipsilateral se encuentra reducida. Esta mala reserva hemodinámica se asocia a un mayor riesgo de presentar un evento isquémico y es un factor independiente para presentar un accidente isquémico transitorio (AIT) o ictus (6) (Gráfico 3).
Además, en pacientes con estenosis carotídeas asintomáticas sirve para identificar una reserva hemodinámica “patológica” de una normal y establece un mayor riesgo de presentar AIT o ictus (7). No obstante, se debe tener precaución a la hora de interpretar resultados y dar recomendaciones que puedan influenciar decisiones terapéuticas y pronosticas en pacientes con alteraciones de RVC (8).
La RVC puede determinarse por distintos métodos; los más utilizados son la respuesta a la inhalación de CO2 al 5% durante dos minutos y la infusión endovenosa de acetazolamida a dosis de 16- 18 mg/kg en 3 minutos (9). En ambos métodos se determina el incremento de la velocidad media tras la administración del estímulo vasodilatador. Se considera normal un incremento en la velocidad media de un 66% tras la inhalación de CO2 (9). La RHC se encontraría disminuida cuando el incremento oscila entre un 35% y un 66%, y exhausta cuando es inferior al 35% (10). Tras la inyección de acetazolamida se acepta como normal un incremento superior al 40%, entre un 10% y 40% se encontraría disminuida y menor al 10%, exhausta (10).
Describiremos a continuación la técnica mediante hipercapnia básica, utilizada en el Hospital Militar Central, de fácil acceso y menor costo, que no presenta diferencias con los resultados obtenidos mediante la acetazolamida.
Protocolo de trabajo
La historia clínica es fundamental para el desarrollo del estudio. Luego de la anamnesis, se procede a ubicar el paciente en decúbito supino durante de cinco minutos.
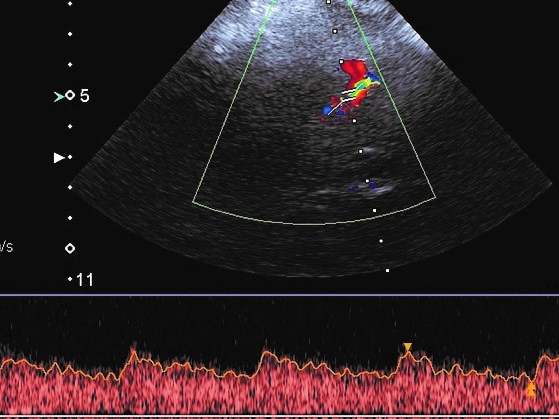
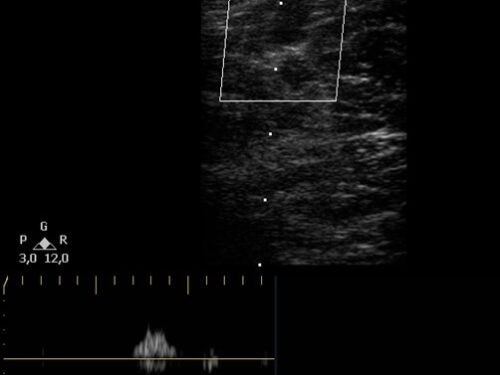
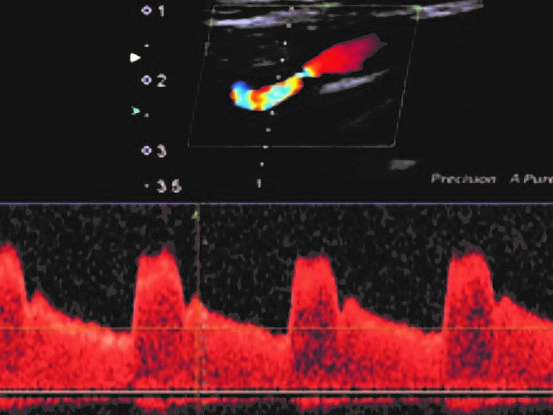
Pasado este tiempo, realizamos la medición de la tensión arterial basal y monitorización constante de la saturación de oxígeno. Accediendo de manera sonográfica por la ventana transtemporal (Fig. 1a y Fig. 1b.), se ubica a la ACM de ambos lados para el registro de la velocidad media, que se obtiene luego de 10 curvas continuas simétricas. Posteriormente exponemos durante tres minutos al paciente a que inhale el propio aire exhalado en un recipiente cerrado (por ejemplo, una bolsa plástica), con monitorización constante de la saturación de oxígeno. Pasado ese tiempo se miden las velocidades de pico sistólico de la misma arteria en el mismo segmento explorado, para comparar los datos obtenidos con los basales. Se le debe informar al paciente que podrá presentar una sensación de dolor torácico, dificultad para respirar, parestesias en las extremidades, sequedad en la boca o mareos.
Si el incremento de las velocidades es superior al 10% supone una RHC suficiente, entre 3% y 9%, aceptable y si es menor al 3% se considera disminuida (9,10). De esta manera evaluamos de forma directa la respuesta vasomotora de la ACM, y de forma indirecta la respuesta de las arteriolas: se determina así parte del pronóstico de los pacientes que serán sometidos a un procedimiento quirúrgico reparador y con riesgo de presentar síndrome de hiperperfusión cerebral (Fig. 2, Fig. 3, Fig. 4., Fig. 5.).
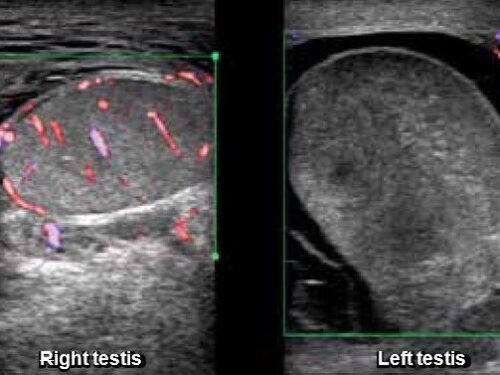
Los valores de referencia de la velocidad del flujo sanguíneo medida en reposo en el lado afectado se deberán encontrar reducidos en comparación con el lado sano contralateral. El lado contralateral a la estenosismuestra una velocidad del flujo sanguíneo normal en reposo y una respuesta adecuada al estímulo en todos los pacientes. En las figuras Fig. 6, Fig. 7, Fig. 8., Fig. 9.)se muestran como ejemplo las imágenes obtenidas con un paciente masculino con estenosis carotídea por ateromatosis, al cual la RHC le reportó exhausta del lado afectado. El lado contralateral no mostró alteraciones.
En presencia de una estenosis carotídea extracraneal, el DTC puede añadir información sobre la presencia de una adecuada suplencia colateral. De la existencia o no de esta depende el pronóstico, y es una información imprescindible si se plantean tratamientos de revascularización (12). En presencia de estenosis-oclusión carotídea ipsilateral, la ACM suele presentar una disminución de velocidad, con descenso del índice de pulsatilidad13. Tanto la arteria comunicante anterior como la posterior o la arteria oftálmica pueden dar suplencias, en los casos en que la ACM presente disminución del flujo y volumen a aportar en su respectivo blanco (13).
Es así cómo realizamos en el Hospital la evaluación de cada uno de los pacientes con enfermedad carotídea, sintomática o asintomática, determinando la RHC de cada uno de ellos y aportando un criterio más para la toma de decisiones acerca del tratamiento de elección.
CONCLUSIONES
La técnica modificada de DTC para la evaluación de RVC permite su realización en cualquier centro médico, debido a su fácil acceso y bajo costo, y con ella se obtiene gran información de la hemodinámica cerebral en tiempo real.
Nuestros resultados demuestran que la ecografía DTC, junto con la hipercapnia puede identificar a los sujetos con reactividad vasomotora reducida, distal a una oclusión de la arteria carótida interna, que puede mejorar la hemodinámica mediante la angioplastia.
Bibliografía
- OMS: “Enfermedades cardiovasculares”, nota descriptiva, enero de 2015.
- Rosamond W. et al.: Circulation, 2007,11: 5e 69-171. Reportado en la Sociedad Americana de Cardiología.
- Ashok Srinivasan: “State-of-the-art imaging of acute stroke”, Radiographics, 2006, 26: s75–s95.
- Revista Argentina de Cardiología, 2006, vol. 74, Nº 2, marzo-abril.
- Kleiser B., Widder B.: “Course of carotid artery occlusions with impaired cerebrovascular reactivity”, Stroke, 1992, 23: 171-174.
- Ratsep T., Asser T.: “Cerebral hemodynamics impairment after aneurismal subarachnoid hemorrhage as evaluated using transcranial Doppler ultrasonography: relationship to delayed cerebral ischemia and clinical outcome”, J Neurosurgery, 2001, 95: 393-401.
- Vernieri F., Pasqualetti P., Passarelli F., Rossini P.M., Silvestrini M.: “Outcome of carotid artery occlusion is predicted by cerebrovascular reactivity”, Stroke, 1999, 30: 593-98.
- Sloan M.A., Alexandrov A.V., Tegeler CH., Spencer M.P., Caplan L.R., Feldmann E., et al.: “Assessment: Transcranial Doppler Ultrasonography”, Neurology, 2004, 62: 1468-81.
- eiser B., Widder B.: “Carbon dioxide reactivity and patterns of cerebral infartion in patientswith carotid occlusions”, J. Neurol, 1991, 238: 392-394.
- Kleiser B., Kapf H.: “Course of cerebrovascular reactivity en patients with carotid artery occlusion”, Stroke, 1994, 25: 1963-1967.
- Muller M., Hermes M., Buckmann H., et al.: “Trasncranial Doppler ultrasound in the evaluation of collateral blood flow in patients with internal carotid artery oclussion: correlation with cerebral angiography”, Amer J Neurorad, 1995, 16: 195-202.
- Kirsch J. D.: “Advances in Transcranial Doppler US: Imaging A head”, RadioGraphics, 2013, 33: E1–E14, Published online 10.1148/rg.331125071
- Blanco González M. et al.: “Estudios de reserva hemodinámica”, en Irimia P. Segura T., Serena J., Moltó J. M. (eds). Neurosonología: aplicaciones diagnósticas para la práctica clínica, Madrid, Panamericana, 2011, pág. 195-209.